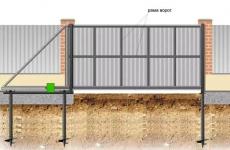
Qual é a aparência de uma gravidez sem desenvolvimento na ultrassonografia. Gravidez sem desenvolvimento (gravidez congelada)
Gravidez não desenvolvida - infelizmente, cada vez mais esse diagnóstico começou a ofuscar a existência feliz das mulheres grávidas. Acontece que uma gravidez tão desejada e tão esperada congela e para de se desenvolver. Segundo as estatísticas, cerca de 20% das mulheres que esperam um bebê vivenciam tal tragédia em suas vidas, e isso pode acontecer a qualquer momento. Toda mulher que foi diagnosticada com isso deveria ser capaz de sobreviver a um evento tão terrível. Este artigo apresentará os sintomas, causas e todos os outros aspectos de uma gravidez que não progride.
No processo de pesquisa das causas do enfraquecimento da gravidez, constatou-se que durante um determinado período a gravidez fica mais vulnerável:
- Nos primeiros 12 dias de desenvolvimento, nesse período ocorre a implantação.
- Depois disso, na 3ª semana, inicia-se o período de embriogênese, que vai até a 8ª semana.
- Todas as primeiras 12 semanas, quando a placenta é formada, também são um período vulnerável.
- Às 20-24 semanas, ocorre a formação e o desenvolvimento das funções mais importantes do feto.
Sintomas de uma gravidez sem desenvolvimento
- No início da gravidez, um dos sintomas é a cessação do crescimento do hCG (gonadotrofina coriônica humana). Esse hormônio é produzido pelo córion e diferentes conclusões podem ser tiradas com base em seus indicadores. Durante a gravidez, o crescimento deste hormônio geralmente não é monitorado. Mas você pode fazer isso doando sangue para um teste de hCG. Também será importante fazer um teste de gravidez, se a gravidez for congelada será negativo.
- Cessação abrupta dos sinais de intoxicação. Os sintomas desaparecem gradualmente ao longo de 2 meses e, se o embrião morrer, a náusea cessa imediatamente.
- O inchaço das glândulas mamárias cessa, se o inchaço for acompanhado de dor, elas também param.
- Parando o crescimento do útero. A cada exame de rotina, o ginecologista que conduz a gravidez mede o tamanho do útero. Se o tamanho não corresponder ao prazo, surgem suspeitas de que a gravidez parou de se desenvolver. Um fundo uterino baixo também pode indicar congelamento fetal.
- Sensações dolorosas na parte inferior do abdômen e secreção vermelha ou marrom-avermelhada do trato genital também podem indicar o início de um aborto espontâneo, mas esse caso nem sempre indica que o feto morreu.
- Ausência de batimentos cardíacos ao exame e ultrassonografia. Nos estágios iniciais de até 6 semanas, o embrião pode ser considerado morto se os ritmos cardíacos não forem detectados na ultrassonografia. A anembrionia é uma patologia quando o feto morre muito cedo, quando nem mesmo o ultrassom o detecta. Isto é indicado por um ovo fertilizado vazio.
- Ausência ou cessação de movimentos. Das 18 às 20 semanas, toda gestante já deve começar a sentir os movimentos do bebê. Caso não sejam observados, a mulher é imediatamente encaminhada para uma ultrassonografia, e o mesmo é feito com aquelas cujo feto se moveu, mas em 24 horas a mulher deixa de sentir os tremores.
Causas da gravidez sem desenvolvimento
O desenvolvimento benéfico da gravidez depende de muitos aspectos, e um desvio em apenas um deles muitas vezes leva a consequências irreparáveis. Os motivos do aborto espontâneo podem estar relacionados a:
- Infecção entrando no corpo da mãe. Doenças que uma mulher teve no passado e que com o início da gravidez se agravaram pela primeira vez, podem ser doenças virais, bacterianas e fúngicas. O útero pode ter sido infectado no passado, devido ao qual o óvulo fertilizado pode não conseguir se fixar com sucesso no útero afetado e a gravidez pode falhar. Ou uma infecção que entrou na corrente sanguínea através dos órgãos genitais atinge o embrião, o que leva à sua morte.
- Fundo hormonal. Os níveis hormonais mudam muito com o início da gravidez e há momentos em que essas flutuações vão na direção errada. Assim, o hormônio progesterona pode ser produzido em quantidades insuficientes. Níveis elevados de hormônios masculinos também podem ter um impacto negativo no sucesso da gravidez.
- Distúrbios endócrinos. O sistema endócrino está fortemente ligado ao sistema hormonal. Se, devido ao desequilíbrio hormonal, uma gestante apresenta problemas de peso, aumento ou diminuição excessiva, isso afeta o funcionamento da glândula tireoide. O estado da gravidez depende do seu bom funcionamento.
- Incompatibilidade imunológica do feto e da mãe. Quando um dos pais tem sangue Rh negativo, o feto pode herdar essa característica. Essa combinação de circunstâncias muitas vezes leva ao fato de o corpo da mãe ver um corpo estranho no embrião em desenvolvimento. Isso leva à rejeição do feto.
Maus hábitos. Isso inclui não apenas tabagismo e bebidas alcoólicas, mas também dietas pouco saudáveis e pouco saudáveis ou deficiências nutricionais. A gravidez depende em grande parte desses fatores. A circulação sanguínea na placenta, a nutrição e o desenvolvimento fetal dependem diretamente do estilo de vida da mãe. - A depressão prolongada e o estresse constante estão diretamente relacionados ao desenvolvimento do bebê.
- Mulheres com útero anatomicamente deformado também correm risco.
- As mulheres que fizeram vários abortos também podem enfrentar o problema de uma gravidez que não se desenvolve no futuro.
- Segundo as estatísticas, as gestações que ocorrem com a ajuda da fertilização in vitro terminam mais frequentemente em aborto espontâneo do que em fertilização natural.

Complicações de uma gravidez sem desenvolvimento
As consequências ocorrem quando um feto morto permanece no corpo da mulher por muito tempo.
- Pode ser endometrite. Neste caso, ocorre inflamação da mucosa uterina.
- O processo de decomposição do feto pode causar sepse e peritonite.
Métodos para remover uma gravidez que não se desenvolve
Quando este terrível diagnóstico é confirmado, surge a questão de como resolver este problema. Várias opções para outras ações são possíveis.
- Espere. Após a morte do feto, o nível de hCG no sangue começa a cair, o que depois de algum tempo leva à expulsão do feto do corpo. Mas uma longa espera traz muitas consequências, então, depois de alguns dias, outra opção é considerada.
- Interrupção com medicamentos. Esta opção é possível até 8 semanas. A paciente toma o medicamento e, depois de algum tempo, ocorre um aborto espontâneo.
- Aspiração a vácuo. A aspiração é uma intervenção cirúrgica quando a gravidez está interrompida há muito tempo e ameaça complicações para o corpo da mulher.
- A curetagem ou curetagem é utilizada nos mesmos casos que o vácuo.
As duas últimas opções ocorrem sob anestesia local ou geral.

Prevenção de gravidez não desenvolvida
Para minimizar a probabilidade de interrupção prematura da gravidez, algumas regras devem ser seguidas.
- Descobrir a causa do congelamento fetal - fatores patogenéticos.
- É necessário eliminar esses fatores ou minimizar sua manifestação em futuras gestações.
- Coloque seu estado mental e emocional em ordem. Não há necessidade de ter vergonha ou medo de procurar um psicólogo. Uma atitude positiva é necessária para uma gravidez saudável. Se necessário, você deve tomar sedativos.
- As visitas ao ginecologista devem ser regulares.

Nova gravidez. Quando é possível?
Depois de uma gravidez com final triste, algumas mulheres por muito tempo não conseguem recuperar o juízo e decidir por uma nova. Mas há quem veja a sua “salvação” numa nova gravidez. Essas mulheres quase imediatamente fazem a pergunta “quando é possível?”
Após uma gravidez sem desenvolvimento, o corpo da mulher precisa de tempo para ser reabilitado. Você precisa esperar que o corpo se recupere e fique mais forte. Isso levará de seis meses a um ano e meio.
Vale a pena aproveitar esse tempo para descobrir a causa do enfraquecimento da última gravidez, para se engajar ativamente na restauração e no tratamento do corpo.

conclusões
Naturalmente, depois de tal golpe do destino, toda mulher se pergunta: “por que com meu filho? Por que comigo?" Você não deve se preocupar com isso, porque a natureza sabe melhor o que fazer. Fatores como a seleção natural e a luta pela existência são as forças motrizes da evolução e aplicam-se a tudo, inclusive aos humanos!
Em 90% dos casos, após uma gravidez perdida no início ou no final, você pode engravidar novamente. E terminará com um tão esperado e oportuno encontro com o querido bebê.
Vale lembrar que planejar uma gravidez não é um período menos importante do que a própria gravidez. Depende muito da qualidade do planejamento. Vale a pena dar atenção especial a este período e preparar-se cuidadosamente para o início da situação tão esperada.
A gestante deve estar atenta e atenta ao seu estado. Você deve fazer todos os exames em tempo hábil, seguir as recomendações dos médicos e, claro, a sua intuição.
Nunca perca a esperança! O primeiro encontro com o bebê vale todos os problemas que a vida nos faz passar!

Como são lindas as grávidas! Mas às vezes um destino inexorável traz sobre seus ombros provações terríveis e insuportáveis.
Um deles é gravidez sem desenvolvimento, morte do feto.
Isso pode acontecer em qualquer fase da gravidez. Esta patologia ocorre em 10-20% dos casos.
Em contato com
Foram identificados períodos de crise quando o feto é mais vulnerável a influências negativas:
- 7 a 12 dias de desenvolvimento (período de implantação);
- 3- desenvolvimento (período de embriogênese);
- a primeira (formação da placenta);
- 20- desenvolvimento (formação das funções mais importantes do corpo do feto).
Os mais perigosos são os primeiros dias e semanas de desenvolvimento do bebê. Nos estágios iniciais de seu desenvolvimento, o feto é mais sensível a fatores destrutivos e prejudiciais.
O que deve alertar uma mulher grávida?
Diagnóstico da doença
sinais e sintomas
Na maioria dos casos, a interrupção do desenvolvimento da criança não é sentida pelas mulheres grávidas e não é acompanhada de sintomas pronunciados.
Nos estágios iniciais:
- desaparecimento;
- aumento do apetite;
- redução da dor nas glândulas mamárias.
Nas fases posteriores:
- o aparecimento de secreção sanguinolenta;
- aumento da temperatura corporal;
- dor incômoda na parte inferior das costas.
Esses sinais também podem acompanhar o curso normal da gravidez. Somente um especialista pode confirmar definitivamente a morte do embrião por meio de ultrassonografia e pesquisas. Quem é o culpado pelo fracasso da maternidade?
Causas
Via de regra, uma gravidez congelada é o resultado de uma combinação de circunstâncias e fatores infelizes.
Os motivos podem ser divididos em vários grupos.
Genética.Às vezes, durante a formação de um embrião, ocorrem várias alterações nos cromossomos, distúrbios genéticos (um conjunto maior ou menor de cromossomos).
A razão para isso pode ser predisposição hereditária, uso de drogas, álcool, vida em áreas ambientalmente inseguras.
As doenças genéticas são as causas mais importantes desta patologia (até 70% de todos os casos). Genes “errados” podem ser herdados de ambos os pais.
Infecções. As doenças infecciosas da futura mãe são a segunda causa mais comum de gravidez não desenvolvida:
- viral - enterovírus;
- bacteriana - micoplasmas, estreptococos, gonococos, clamídia, ureaplasmose.
Como resultado de qualquer infecção, adquirida ou crônica, em uma mulher grávida, o óvulo fetal infecciona.
A infecção pode ocorrer de três maneiras:
- Com o processo inflamatório da mucosa uterina e seus anexos(endometrite, salpingooforite) micróbios penetram no óvulo fertilizado. Nesse caso, o próprio útero da mulher não está pronto para dar à luz um filho, o óvulo fertilizado não está preso com força suficiente e é rejeitado.
- Com processos inflamatórios na própria vagina(fungos) bactérias penetram no óvulo fertilizado através do colo do útero. Ocorre infecção do embrião e do líquido amniótico, o que pode levar à ruptura do próprio saco amniótico.
- Em caso de infecções virais anteriores(, infecções respiratórias agudas) os micróbios penetram no óvulo fertilizado através da corrente sanguínea através da placenta. O fornecimento de oxigénio e nutrientes ao feto está a deteriorar-se significativamente
Quando infectado, o feto para de se desenvolver e a criança morre.
Não se esqueça que a gravidez é acompanhada por uma forte supressão de todo o sistema imunológico. Pode começar uma exacerbação de todas as doenças infecciosas latentes em uma mulher.
Portanto, é muito importante tratar todas as infecções ocultas em tempo hábil antes de planejar a maternidade e fazer todo o possível para evitar resfriados durante a gravidez.
Imunologia.Às vezes, uma mulher pode ter vários fatores predisponentes que podem causar a morte do embrião. É o aparecimento de anticorpos protetores ao hormônio produzido pelo óvulo fertilizado (síndrome antifosfolípide), incompatibilidade a nível imunológico do pai e da mãe.A incompatibilidade imunológica pode ser expressa pelo aumento da formação de trombos. Em todos os casos, a nutrição do embrião é perturbada, o seu desenvolvimento é interrompido e ocorre a morte do feto.
Endocrinologia. O estado patológico do sistema endócrino de uma mulher grávida pode provocar a morte fetal. Pode haver muitos motivos para a interrupção do bom funcionamento do sistema endócrino e distúrbios hormonais.
Os mais comuns deles são:
- aumento da quantidade de hormônios sexuais de acordo com o tipo masculino (hiperandrogenismo). Em 20% dos casos durante a gravidez, ocorre um salto acentuado no nível dos hormônios masculinos.
- quantidades aumentadas do hormônio que estimula a produção de leite (hiperprolactinemia).
- perturbação do bom desenvolvimento dos ovários (), que afeta o ciclo menstrual e a produção dos hormônios sexuais femininos.
- funcionamento inadequado da glândula tireóide (distrofia, obesidade).
- subdesenvolvimento dos órgãos reprodutivos femininos (infantilismo).
Em caso de perturbação do sistema endócrino O corpo produz em quantidades insuficientes um hormônio responsável por preparar todo o corpo feminino para a gravidez. O embrião, que está fracamente aderido ao útero, recebe nutrientes insuficientes e morre.
 Mulheres podem ser consideradas em risco que levam um estilo de vida incorreto e prejudicial ao estado da gravidez. Estresse constante, esforço excessivo, depressão prolongada. Trabalhar em condições inadequadas (alta umidade, entupimento constante).
Mulheres podem ser consideradas em risco que levam um estilo de vida incorreto e prejudicial ao estado da gravidez. Estresse constante, esforço excessivo, depressão prolongada. Trabalhar em condições inadequadas (alta umidade, entupimento constante).
Tudo isso pode levar ao aparecimento e descolamento da placenta, o que atrapalha o fornecimento de oxigênio e nutrientes ao feto e, consequentemente, à morte do feto.
Abortos múltiplos, transferido. Idade da mulher(no caso do primeiro), características da estrutura anatômica do útero(em forma de sela) - tudo isso se refere a fatores provocadores para o aparecimento de patologias durante a gravidez.
Segundo observações de especialistas, a gravidez, comparada à gravidez natural, tem maior chance de congelar e terminar na morte do embrião.
O que espera uma mulher que teve uma ou mais gestações malsucedidas, o que os médicos dizem sobre isso?
Consequências de uma gravidez sem desenvolvimento
 Regra geral, a grande maioria das mulheres tem todas as hipóteses de conceber novamente um filho e de o levar até ao fim em segurança.
Regra geral, a grande maioria das mulheres tem todas as hipóteses de conceber novamente um filho e de o levar até ao fim em segurança.
Segundo as estatísticas, isso representa 80-90% de todas as mulheres que enfrentam uma gravidez congelada.
Se a concepção terminar com a morte do feto em dois ou mais casos de gravidez, então a gravidez sem desenvolvimento torna-se uma gravidez “habitual”.
Nesse caso, para carregar o bebê com segurança, é necessário um exame minucioso de ambos os cônjuges.
Gravidez após doença
Planejando sua próxima gravidez permitido seis meses após a falha.
Esta pausa visa a restauração completa do estado hormonal e das funções reprodutivas do corpo e inclui o seguinte exames obrigatórios:
- Ultrassonografia dos órgãos pélvicos;
- Diagnóstico por PCR (detecção de infecções urogenitais);
- exame de sangue para níveis de autoanticorpos;
- exame de sangue para detectar título de anticorpos;
- determinação do nível de hormônios da tireoide no sangue.
Esta lista pode ter muito mais itens. Para cada mulher é aplicado um plano de exame individual, prescrito por um ginecologista.
Mas como é tratada uma gravidez não desenvolvida, o que os médicos fazem neste caso?
Tratamento de gravidez sem desenvolvimento
Se for constatado que uma gestante tem feto congelado, os médicos desenvolvem táticas para tomar medidas para o parto, de acordo com cada caso específico.
Espontâneo. Logo após a morte do embrião, o nível de hormônios placentários da mulher diminui drasticamente, o que leva ao aborto espontâneo.
Com a ajuda de medicamentos. Nos estágios iniciais de uma gravidez congelada (até 8 semanas), os médicos podem usar o medicamento antagonista mifepristona (progesterona) em combinação com misoprostol (um análogo da prostaglandina E1). Depois que essas duas drogas entram no corpo, o embrião é rejeitado e abortado.
Deixe uma mensagem e seus contatos nos comentários - entraremos em contato e juntos melhoraremos a publicação!
É claro que nem toda mulher grávida tratará esses sintomas com cautela e, muitas vezes, esses sinais desaparecem com a progressão da gravidez (gestação). É por isso que o congelamento fetal muitas vezes não é diagnosticado imediatamente, mas após várias semanas. Freqüentemente, podem ocorrer manchas no trato genital, o que indica o início da rejeição da gravidez.
Diagnóstico
Na maioria das vezes, o diagnóstico do RN é feito por meio de ultrassonografia e exame ginecológico. Como métodos adicionais, você pode usar um exame de sangue para gonadotrofina coriônica humana (hCG), bem como medir a temperatura basal.
Sinais de ultrassom de gravidez perdida
Os principais sinais ultrassonográficos de interrupção do desenvolvimento embrionário no estágio inicial são a deformação do óvulo fertilizado, contornos irregulares e sua localização na parte inferior do útero. Os períodos posteriores são caracterizados por uma discrepância entre a idade gestacional de acordo com a ultrassonografia e a menstruação, e pela ausência de batimento cardíaco fetal (geralmente de 5 a 6 semanas já pode ser determinado).
adicionalmente Porém, a idade gestacional e o período menstrual nem sempre coincidem. Isso pode acontecer por diversos motivos (menstruação irregular, distúrbios hormonais, estresse, cistos ovarianos e outros), e a diferença pode ser de até quatro semanas.
Portanto, em alguns casos (por exemplo, o período de gestação mensal é de 7 a 8 semanas, e a ultrassonografia mostra apenas o óvulo característico de 4 semanas), para não se enganar no diagnóstico, vale a pena repetir o estudo após 5 -7 dias. Se durante esse período o óvulo fertilizado não crescer e o embrião não for visualizado, ocorre a morte fetal.
Sinais do RN durante exame ginecológico
Durante um exame ginecológico, o médico avalia o tamanho do útero, sua correspondência com o período esperado de gravidez e o estado do colo do útero. Se o tamanho do útero for avaliado como menor, é necessária a realização de um exame ultrassonográfico para confirmar ou refutar suspeitas. Algumas mulheres apresentam características fisiológicas (tamanho inicialmente menor dos órgãos genitais internos) ou pode haver diferença no momento da menstruação e do embrião, por isso é importante ter certeza de que o atraso no aumento uterino é realmente causado pelo enfraquecimento da gravidez.
Determinação da gonadotrofina coriônica humana (hCG)
A determinação da concentração de gonadotrofina coriônica humana auxilia no diagnóstico, principalmente nos estágios iniciais. Assim, quando ainda não é possível visualizar os batimentos cardíacos fetais pelo ultrassom, mas há dúvidas sobre sua viabilidade, você pode doar sangue para verificar o nível de hCG. É importante observar a dinâmica aqui, pois com um embrião em desenvolvimento normal, o nível do hormônio quase dobra a cada dia.
Medição da temperatura basal para RN suspeito
É preciso dizer desde já que este método é apenas adicional e indicativo, pois é impreciso e seus resultados podem mudar sob a influência de diversos fatores. A temperatura basal é medida no reto, sem sair da cama, no mesmo horário após uma noite de sono. Sob a influência do hormônio progesterona (mantém a gravidez), essa temperatura aumenta 0,3-0,5 graus Celsius e é 37,2-37,5. Quando o embrião congela, o nível de progesterona diminui e, como resultado, a temperatura basal diminui.
Tratamento
Se for confirmado óbito fetal intrauterino, a mulher deverá ser internada em hospital ginecológico. Nos estágios iniciais, o principal método de tratamento de uma gravidez sem desenvolvimento é a remoção imediata do embrião ou feto e suas membranas. Se o período de gravidez permitir, é melhor fazer isso por aspiração a vácuo. Este método é mais suave. Em fases posteriores, é realizada curetagem da cavidade uterina (semelhante a um aborto). Antes da cirurgia, vale a pena preparar o colo do útero, principalmente nas nulíparas. Para isso, são utilizadas algas (bastões de algas) e cateteres. Isso é feito para dilatar suave e gradualmente o colo do útero. A aspiração a vácuo do óvulo fetal e a curetagem da cavidade uterina são realizadas sob anestesia geral.
Além disso, a gestão expectante e o aborto medicamentoso estão a ser utilizados cada vez mais frequentemente em períodos de curto prazo. Esses métodos permitirão interromper a gravidez com mais cuidado (mas sempre sob supervisão de médicos).
Reabilitação
importanteÉ muito importante reabilitar uma mulher após uma gravidez que não se desenvolve. Inclui a toma de contraceptivos orais (durante pelo menos 3 meses), o tratamento de doenças genitais (infecções) e distúrbios hormonais.
Além disso, não se esqueça do aspecto psicológico. É bom mudar o ambiente e obter emoções positivas. Tente evitar estresse e conflitos. É importante sentir o apoio dos outros.
Consequências
As consequências para a saúde reprodutiva da mulher são reduzidas a zero se o embrião e as suas membranas forem cuidadosamente removidos e se for realizada reabilitação.
Prognóstico para a próxima gravidez
Em 90% dos casos, as mulheres que sofreram morte fetal precoce conseguem engravidar e ter um filho saudável. Porém, se houver recorrência de uma gravidez sem desenvolvimento, é necessário fazer um exame completo para identificar a causa, uma vez que os distúrbios podem ser nos níveis hormonal e imunológico.
Você não deve planejar sua gravidez antes de 6 meses depois. Durante esse período, o corpo será capaz de se recuperar e se tornar capaz de gerar um filho saudável. É muito importante durante este período fazer exames e se preparar para uma gravidez subsequente.
O principal é acreditar no bem e não permitir que os medos os impeçam de se tornarem pais felizes.
o período de formação da placenta (até 12 semanas), o período de formação dos sistemas funcionais mais importantes do feto (20-24 semanas).
Sinais clínicos
Há uma série de violações sequenciais, característica de gravidez não desenvolvida: redução e cessação da circulação útero-placentária no contexto de danos às estruturas placentárias; cessação da circulação útero-placentária; perturbação da estrutura da camada interna do útero (endométrio), causada pela presença de elementos mortos do óvulo fertilizado na cavidade uterina.
Os sinais clínicos de uma gravidez sem desenvolvimento podem ser extremamente escassos no contexto da cessação do aumento do tamanho do útero e da sua discrepância com a idade gestacional. Porém, o útero pode ter tamanho normal, pode ser reduzido e até aumentado se estiver cheio de sangue devido ao descolamento do óvulo fertilizado.
Durante algum tempo após a morte do embrião/feto, a paciente pode sentir-se grávida. No entanto, com o tempo, os sinais subjetivos de gravidez desaparecem gradualmente. Periodicamente são observadas manchas de secreção sanguinolenta do trato genital e cólicas abdominais. A gonadotrofina coriônica no sangue de uma mulher, via de regra, está em níveis extremamente baixos ou mesmo completamente ausentes.
Diagnóstico de gravidez sem desenvolvimento
A maneira mais confiável de identificar uma gravidez que não se desenvolve é pelos resultados exame de ultrassom na ausência de batimentos cardíacos fetais. Uma das opções mais comuns para uma gravidez sem desenvolvimento é a anembrionia, ou seja, ausência de embrião na cavidade do óvulo após 5-6 semanas de gravidez. Nesse caso, o óvulo fetal é menor que o esperado e o embrião não é visualizado.
Em outras variantes de gravidez sem desenvolvimento, segundo a ultrassonografia, o óvulo fetal corresponde em tamanho ou fica atrasado em seu desenvolvimento, o embrião pode ser visualizado, mas sem batimento cardíaco. Muitas vezes pode ser detectado um hematoma retrocorial, que é um acúmulo de sangue no local de descolamento do óvulo fertilizado da parede uterina.
Se o embrião morto permanecer no útero por mais tempo, a visualização do embrião é impossível, não há sinais de sua atividade vital. O tamanho do útero está aquém da idade gestacional e há uma deformação do óvulo fertilizado com contornos pouco claros.
Remoção de um óvulo morto
A morte do embrião/feto nem sempre é acompanhada pela sua expulsão espontânea do útero. Muitas vezes há casos em que um óvulo fertilizado morto permanece no útero por um tempo indefinidamente longo. A razão para esse atraso pode ser: a forte fixação primária do óvulo fertilizado à parede do útero durante a implantação, a inferioridade das reações de rejeição imunológica do óvulo fertilizado morto e uma diminuição na atividade contrátil do útero.
Quando um embrião morto permanece no útero por mais de 4 semanas, elementos da decomposição do óvulo fertilizado entram na corrente sanguínea materna, o que pode causar sangramento maciço ao tentar interromper a gravidez. Portanto, antes da curetagem do útero, é necessário realizar estudos do estado do sistema de coagulação sanguínea e, se necessário, realizar o tratamento adequado.
Após um exame minucioso e preparo adequado da mulher (realização de medidas terapêuticas e preventivas que visam reduzir o risco de desenvolver possíveis complicações), é necessária a interrupção da gravidez congelada. Para tanto, são realizadas dilatação instrumental ou medicinal do colo do útero e remoção instrumental do conteúdo uterino. Também é possível usar medicamentos especiais para a remoção não cirúrgica do óvulo fertilizado do útero. Imediatamente durante o aborto ou imediatamente após sua realização, é necessária uma ultrassonografia para garantir a remoção completa de partes do feto e da placenta. Após a retirada do óvulo fecundado durante uma gravidez sem desenvolvimento, independente do método de interrupção escolhido, é aconselhável realizar tratamento antiinflamatório.
Em cada caso, quando a gravidez não está em desenvolvimento, é necessário um exame aprofundado para identificar as possíveis causas da interrupção da gravidez com sua posterior eliminação ou enfraquecimento do efeito.
Como reduzir a probabilidade de morte do embrião?
Para reduzir a probabilidade de possíveis fatores prejudiciais que afetem o curso da gravidez, é necessário realizar exame de triagem pacientes que planejam uma gravidez, bem como mulheres no início da gravidez devido a infecção urogenital. Também é importante realizar aconselhamento genético médico para identificar grupos de alto risco para patologias congênitas e hereditárias. Se houver causas endócrinas de aborto espontâneo, deve-se selecionar terapia hormonal corretiva apropriada.
Também é importante identificar várias doenças autoimunes e corrigi-las. A repetição da gravidez é possível se as causas identificadas de morte do embrião/feto forem eliminadas e após o tratamento necessário. Quando a gravidez ocorre novamente, um exame de ultrassom é realizado para determinar marcadores de possíveis distúrbios do desenvolvimento fetal no sangue, incluindo: - fetoproteína, gonadotrofina coriônica humana, teste PAPP-A em termos mais informativos. De acordo com as indicações, também são realizados diagnósticos pré-natais invasivos, incluindo biópsia de vilosidades coriônicas, amniocentese ou cordocentese para determinar doenças cromossômicas e diversas doenças monogênicas do feto. Além disso, são realizadas medidas terapêuticas e preventivas que visam eliminar o processo infeccioso, é realizada terapia antiinflamatória específica em combinação com imunocorretores, correção de distúrbios de coagulação sanguínea e prevenção da insuficiência placentária de 14 a 16 anos.
Gravidez congelada (sem desenvolvimento) nos estágios iniciais: sintomas, causas
Muitos casais sonham em ter um filho, mas por algum motivo seus sonhos não se realizam. Um desses motivos é a gravidez congelada.
Não só a mãe, mas também o pai podem ser os culpados por esta patologia, por isso é importante, ainda na fase de planejamento da gravidez, fazer um exame completo e começar a levar um estilo de vida saudável para ambos os parceiros.
Segundo as estatísticas, as gestações congeladas não são registradas tão raramente, em 15 a 20% de todas as gestações desejadas.
Definição de “gravidez congelada”
Uma gravidez congelada ou sem desenvolvimento é aquela que para de progredir repentinamente e o feto para de crescer e se desenvolver e, conseqüentemente, morre. Ao mesmo tempo, por enquanto não há sinais de aborto espontâneo e o embrião está na cavidade uterina, então outro nome para essa patologia é aborto espontâneo malsucedido. O aborto espontâneo na gravidez pode ocorrer em qualquer fase da gestação (até 28 semanas), mas, via de regra, ocorre no primeiro trimestre. Os períodos de gravidez ameaçada devido a um aborto espontâneo são de 3 a 4 semanas, 8 a 10 e 16 a 18 semanas.
Um aborto retido, como outros abortos espontâneos, é classificado como aborto espontâneo. Mas só se fala em aborto espontâneo de repetição no caso de dois ou mais abortos espontâneos.
A essência de uma gravidez congelada é a fecundação do óvulo, seu transporte até o útero, onde é implantado e continua a se desenvolver por algum tempo, mas depois o desenvolvimento do embrião é interrompido. Além disso, uma das opções para uma gravidez congelada é a anembrionia ou síndrome do “óvulo vazio”. Nesse caso, as membranas se desenvolvem, a gonadotrofina coriônica humana é sintetizada, como evidenciado por um teste de gravidez positivo, mas o próprio embrião está ausente. Muitas vezes esta patologia é causada por patologias cromossômicas.
O que pode fazer com que um feto “congele”?
As causas da gravidez congelada são muito numerosas. Eles podem ser divididos em vários grupos:
Anormalidades cromossômicas e genéticas
Este é um dos maiores e principais fatores etiológicos de um aborto espontâneo malsucedido. Se um embrião herda um cromossomo extra ou um gene patológico, durante o desenvolvimento ele desenvolve múltiplas malformações incompatíveis com a vida e, neste caso, a gravidez é interrompida. A ação da seleção natural é evidente - a natureza decide que produzir um bebê incapacitado no mundo não é lucrativo e esgota as forças do corpo da mãe e, portanto, interrompe a progressão da gravidez.
Mas uma anomalia genética pode ocorrer justamente durante uma determinada gravidez, quando exposta a quaisquer fatores externos nocivos (radiação, dependência de drogas, consumo de álcool, fumo), ou pode ser herdada dos pais, por exemplo, quando ocorre um mau funcionamento nos “genes de predisposição”. ” Portanto, se o óvulo fertilizado “aceitou” o “gene da trombofilia” de seus pais, então, durante sua implantação no útero e os vasos coriônicos crescem na membrana mucosa, formam-se microtrombos neles, o que leva à interrupção da nutrição e do suprimento sanguíneo. do embrião e sua morte.
infecções
As doenças infecciosas desempenham um papel importante na gênese do aborto espontâneo e da gravidez congelada. Em primeiro lugar, trata-se de doenças virais do grupo de infecções TORCH. Estes incluem rubéola, toxoplasmose, herpes e infecções por citomegalovírus. A infecção primária por essas infecções durante a gravidez é especialmente perigosa.
Nas fases iniciais, isso leva ao “desbotamento” da gravidez, nas fases posteriores, à formação de anomalias de desenvolvimento. As infecções sexuais (gonocócicas, clamídia, ureaplasma e outras) também não perdem importância. Mesmo resfriados comuns (gripe, ARVI) nos estágios iniciais são a causa de um aborto espontâneo malsucedido. A morte do embrião é causada por três mecanismos.
- Por um lado, os agentes infecciosos, ao penetrarem na placenta, têm efeito direto sobre o feto.
- Por outro lado, a infecção desencadeia a produção de prostaglandinas no corpo materno, que têm efeito tóxico sobre o embrião ou perturbam a microcirculação entre as membranas fetais e o endométrio, resultando no fornecimento de nutrientes e oxigênio para o embrião para.
- E, por outro lado, uma reação inflamatória crônica no útero perturba a implantação normal do óvulo fertilizado e leva a uma deficiência em sua nutrição.
Distúrbios hormonais
A falta do hormônio mais importante da gravidez, a progesterona, costuma ser um dos fatores do aborto espontâneo. Altos níveis de andrógenos ou interrupção da função hormonal da glândula tireóide também desempenham um papel.
Patologia autoimune
As doenças autoimunes são caracterizadas pela formação de anticorpos no corpo da mãe que combatem não agentes estranhos, mas suas próprias células. Como o embrião herda 50% de seus genes da mãe, os anticorpos maternos começam a atacar as células do seu corpo, o que leva ao congelamento da gravidez.
Por exemplo, na síndrome antifosfolipídica, a mãe possui anticorpos contra fosfolipídios em seu corpo, sem os quais a construção de novas células é impossível. Durante a gravidez, esses anticorpos atacam o embrião em desenvolvimento, o que leva à sua morte.
Teratozoospermia
O pai fracassado da criança também pode ser culpado de interromper o desenvolvimento do embrião e de sua morte. Uma patologia como a teratozoospermia causa mais frequentemente infertilidade no parceiro, mas a gravidez em alguns casos, embora possa ocorrer, provavelmente terminará em um aborto espontâneo malsucedido. A teratozoospermia é uma patologia dos espermatozoides, que se expressa em sua estrutura anormal. Anomalias na estrutura dos espermatozoides podem se manifestar na forma de cauda curta, cabeça de formato irregular, células vacuolares presentes na cabeça, cromossomo ausente, curvatura da cauda ou seu espessamento.
Diz-se que a teratozoospermia existe se a ejaculação de um homem contiver mais de 50% (geralmente 80%) de espermatozóides anormais. A concepção é completamente impossível, por exemplo, devido à cauda curta, a motilidade dos espermatozoides é baixa ou a fertilização do óvulo ocorre se o espermatozoide apresentar anormalidades na cabeça, o que leva ao desenvolvimento inadequado do embrião e à interrupção da progressão da gravidez. Após o exame (ver transcrição do espermograma) e o tratamento do homem, muitos casais são forçados a recorrer a tecnologias de reprodução assistida, por exemplo, a inseminação artificial.
Modo de vida errado
É claro que a ocorrência de uma gravidez congelada pode ser afetada pela dieta, rotina diária, riscos ocupacionais e maus hábitos. Também não devemos esquecer os perigosos efeitos colaterais dos medicamentos tomados durante a gravidez, especialmente nos estágios iniciais. A idade da mulher também é importante. Quanto mais velha a futura mãe, maior o risco de desenvolver uma gravidez sem desenvolvimento (35 anos ou mais).
Outros fatores
Estresse constante, mudanças climáticas repentinas e outros fatores podem levar ao não desenvolvimento da gravidez. Além disso, numerosos abortos na história causam insuficiência endometrial, o que leva a distúrbios na nutrição e no fornecimento de oxigênio ao embrião e ao desenvolvimento da patologia descrita. Após a fertilização in vitro, também são comuns os casos de gravidez congelada, mas as causas dessa patologia se devem às doenças que obrigaram a mulher a recorrer às tecnologias de reprodução assistida.
Clínica de aborto fracassada
Os sintomas de uma gravidez congelada têm características características. Em primeiro lugar, os possíveis sinais de gravidez da mulher desaparecem (no primeiro trimestre). Náuseas e vômitos, intolerância a odores desaparecem, as glândulas mamárias perdem a tensão e ficam moles. Porém, o desaparecimento desses sintomas nem sempre indica a morte do embrião.
- A toxicose precoce pode estar ausente, assim como o ingurgitamento das glândulas mamárias.
- Muitas vezes o momento da morte do embrião passa despercebido.
- O teste de gravidez permanece positivo por mais 2 a 4 semanas, uma vez que o hCG não é eliminado imediatamente do corpo.
- Mas a temperatura basal estará dentro de 37 graus e abaixo.
- Se o embrião morto estiver no útero por mais de 3 a 4 semanas, ocorre uma síndrome de intoxicação (febre, fraqueza geral e mal-estar) devido à decomposição do embrião e infecção da mãe com produtos de decomposição de tecido fetal e toxinas.
- Se ocorrer uma gravidez congelada no segundo trimestre, o primeiro sinal será a cessação dos movimentos fetais.
- Quando um embrião morto permanece no útero por mais de 2 a 6 semanas, aparecem sinais de aborto espontâneo que já começou (manchas de secreção escura, dor intensa na parte inferior do abdômen e na parte inferior das costas).
- Além disso, durante um exame ginecológico, é determinado que o útero está atrasado em relação à idade gestacional aproximada. É por isso que os ginecologistas realizam a palpação bimanual do útero (exame na cadeira) no primeiro trimestre durante a consulta de cada mulher.
Estudo de caso: Na clínica pré-natal, uma mulher multigrávida foi observada a partir das 6 semanas de gravidez. Pela anamnese sabe-se que ocorreram 3 partos, não foram realizados abortos e curetagens terapêuticas e diagnósticas. A gestante e o marido não tinham maus hábitos e não existiam doenças crônicas. O único ponto negativo foi a idade da mulher (40 anos) e o trabalho no turno noturno (enfermeira). Durante a consulta seguinte, a mulher queixou-se de uma dor incômoda na parte inferior do abdômen e “manchas” periódicas. Ao exame vaginal, o útero está flácido, aumentado até 12 semanas, indolor (o período estimado foi de 16 semanas). Após confirmação do diagnóstico de gravidez congelada pela ultrassonografia, a mulher foi submetida à curetagem uterina e foi prescrita antibioticoterapia. Felizmente não houve complicações infecciosas ou coagulopáticas e após 10 dias o paciente recebeu alta para casa. Nunca foi apurada a causa da gravidez congelada, uma vez que partes do feto enviadas para análise histológica foram “perdidas” no laboratório.
Tratamento de aborto espontâneo mal sucedido
Uma mulher deve ser hospitalizada imediatamente, mesmo se houver suspeita de gravidez congelada.
- Após o exame (ultrassonografia, hCG nas linhas iniciais e AFP no segundo trimestre, coagulograma), é realizada a evacuação cuidadosa do óvulo fertilizado.
- O manejo expectante é possível se o embrião estiver morto por não mais de 2 semanas (nos primeiros estágios da gravidez) e não houver sinais de aborto em curso ou infecção do útero. Neste caso, o nível de hCG no corpo da mulher diminui drasticamente e o útero começa a se contrair, expulsando o óvulo fertilizado. Mas, via de regra, recorrem ao método cirúrgico, ou seja, para retirada do óvulo fecundado e das membranas por curetagem terapêutica ou aspiração a vácuo.
- É possível usar o aborto medicamentoso (até 7 semanas) prescrevendo Mifegin (bloqueador de progesterona).
Após a liberação cirúrgica ou médica do útero do embrião, é necessária a histeroscopia. No pós-operatório, são prescritos antibióticos para prevenir endometrite e corioamnionite.
Se a morte fetal ocorrer após 14-16 semanas de gestação, sua evacuação é realizada por amniocentese transcervical de solução hipertônica de cloreto de sódio e/ou prostaglandinas ou administração intravenosa de solução de prostaglandinas.
Gravidez congelada: e então?
O que fazer depois de uma gravidez congelada? - todos os pacientes ficam intrigados com esta questão. O material obtido após curetagem ou parto induzido é necessariamente enviado para histologia. Em alguns casos (se houver suspeita de patologia cromossômica), é prescrito adicionalmente um estudo genético do tecido embrionário (o número e a qualidade dos cromossomos).
A mulher é aconselhada a se abster de gravidez por seis meses e são prescritos anticoncepcionais orais (Yarina, Zhanine). A triagem para todas as infecções genitais TORCH também é indicada. O estado hormonal da mulher deve ser examinado e feitos ajustes, se necessário. Além disso, é realizado um exame de ultrassom dos órgãos pélvicos, do sistema de coagulação sanguínea e um exame de sangue para detecção de anticorpos contra seus próprios fosfolipídios.
06.12.2017
Congelado ou sem desenvolvimentoé uma gravidez em que o embrião ou feto morre antes do desenvolvimento, mas não desenvolve atividade contrátil e não há sintomas de sangramento externo. Nesse caso, o óvulo fertilizado pode permanecer na cavidade uterina por muitas semanas e até meses.
Informação A gravidez congelada ocorre em 45-90% de todos os abortos espontâneos nos estágios iniciais. Na Classificação Internacional de Doenças, revisão X, esta patologia é chamada de “aborto espontâneo falhado”.
distribuir 2 opções desta patologia:
- . Nesse caso, o embrião não é colocado ou é absorvido (detectado antes -), enquanto o saco fetal pode crescer por algum tempo antes do início do aborto espontâneo devido ao fluxo sanguíneo preservado.
- Ruína embrião (antes) ou feto (-).
Causas
As causas da morte fetal são variadas e muitas vezes interligadas. Os principais são os seguintes:
- Infecção. Mas aqui existem 2 opções:
- Durante a infecção aguda no início da gravidez, ocorrem danos diretos ao embrião por agentes infecciosos.
- A presença de inflamação crônica leva à interrupção do processo de implantação do óvulo fertilizado na parede do útero e à interrupção do suprimento sanguíneo. Tudo isso leva à insuficiência placentária primária e, em última análise, à morte fetal.
- Distúrbios hormonais. Acredita-se que distúrbios graves no estado hormonal da mulher levam à infertilidade, e a gravidez só é possível com formas apagadas da patologia, mas na maioria das vezes termina em interrupção em um momento ou outro. As principais formas de distúrbios hormonais que levam ao aborto retido incluem:
- com função defeituosa do corpo lúteo, diminui a produção (principal hormônio que sustenta a gravidez);
- aumento da produção de andrógenos (hormônios sexuais masculinos);
- (especialmente um aumento nos níveis hormonais);
- síndromes neuroendócrinas.
- desenvolvimentoórgãos genitais, impedindo o crescimento e desenvolvimento normal do embrião.
- Anormalidades cromossômicas. Ocorrem como resultado da interrupção do processo de fusão do material materno e paterno.
- Distúrbios do sistema de coagulação sanguínea. Isso inclui a síndrome antifosfolípide, quando o corpo da mãe produz anticorpos contra plaquetas e ocorre trombose nos vasos que alimentam o óvulo fertilizado.
- Fatores sociobiológicos: nas últimas décadas houve uma deterioração significativa do ambiente ecológico (vários tipos de poluição, por exemplo, radioativa e química); más condições de vida (nutrição desequilibrada, deficiência); diversos riscos ocupacionais que podem acometer tanto antes da gravidez quanto em seus estágios iniciais; idade da mãe.
Sintomas
Nas fases iniciais (antes), a principal manifestação clínica será o desaparecimento dos sintomas subjetivos (náuseas e vômitos matinais, sialorreia). Posteriormente, esses sintomas perdem a relevância, pois normalmente deveriam ter passado e a ausência ou cessação da sensação vem à tona. Nos dias 3-6 após a interrupção do desenvolvimento do embrião, as glândulas mamárias amolecem e o leite é liberado delas.
perigoso Quando um feto morto permanece no útero por mais de 4 semanas, algumas mulheres desenvolvem sinais de intoxicação geral (fraqueza, mal-estar, febre) associados à infecção do óvulo.
Sinais como ausência, saída do trato genital (como um sinal de que começou) geralmente aparecem apenas 6 semanas após o embrião ter parado de se desenvolver.
Diagnóstico
| Sinal | Prazo antecipado | Prazo atrasado |
| Reduzindo a cianose da vagina e do colo do útero | 4-5 semanas após a morte do embrião | Em 6-8 semanas |
| Redução ou atraso no tamanho do útero | Mais típico | Menos típico |
| Abertura do canal cervical | Não | 1-2 centímetros |
| do canal cervical quando examinado no espéculo | Na maioria das vezes ausente, mas extremamente raramente pode haver icórica menor | Se o feto morto estiver na cavidade uterina por mais de 4 semanas - |
| -sinais | Não há embrião no óvulo fertilizado após a gravidez ou não é detectável |
|
| (gonadotrofina coriônica) no sangue | Reduzido em 8 vezes em comparação com uma gravidez normal | Reduzido em 3 vezes |
Tratamento
O tratamento da gravidez congelada inclui 2 pontos principais:
- remoção cuidadosa do óvulo fertilizado morto da cavidade uterina;
- terapia anti-inflamatória.
O método de evacuação do óvulo fertilizado depende do estágio da gravidez:
- Até 14-16 semanas realizar o esvaziamento instrumental da cavidade uterina () ou. O material resultante deve ser enviado para exame histológico. Em alguns casos, é possível determinar por que o embrião parou de se desenvolver.
- Quando devido mais de 16 semanas Soluções especiais são injetadas na cavidade amniótica e medicamentos também são administrados por via intravenosa para estimular as contrações uterinas. Após o incidente, é realizada a raspagem.
adicionalmente Recentemente, surgiram trabalhos sobre o uso de drogas hormonais em... Estes incluem 2 grupos de medicamentos: (causam descolamento do saco amniótico) e (promovem a remoção do conteúdo da cavidade uterina).
Essa técnica, claro, é mais suave para as mulheres, mas é difícil obter material para pesquisa e há risco de complicações com o uso desses medicamentos.
Consequências
Todas as consequências de uma gravidez congelada podem ser divididas em dois grupos:
- surgindo no contexto de uma gravidez sem desenvolvimento e em um futuro próximo após a remoção do óvulo fertilizado;
- aparecendo mais tarde.
Se falarmos dos primeiros, então na maioria das vezes eles são de natureza infecciosa e dependem de onde os agentes infecciosos foram parar:
- Quando o processo está localizado apenas no útero, pode ocorrer endometrite aguda. E após o tratamento de uma gravidez sem desenvolvimento, devido ao fato de o útero inflamado não ser capaz de se contrair adequadamente, coágulos sanguíneos ficam retidos na cavidade e será necessária curetagem repetida.
- Se um embrião ou feto morto permanecer na cavidade uterina por muito tempo, pode ocorrer peritonite. quando agentes infecciosos entram na cavidade abdominal ou sepse se entrarem no sangue.
- As consequências precoces também incluem distúrbios graves no sistema de coagulação nas mulheres, que está associada à entrada de produtos tóxicos no sangue.
Já o segundo grupo depende principalmente da causa do congelamento e da abordagem correta para seu tratamento e reabilitação. A possibilidade de gravidez subsequente e seu desfecho dependerão disso. Segundo pesquisas, durante a reabilitação no pós-operatório, a gravidez ocorre em 85% dos casos e termina no parto em 70%, sem tratamento restaurador - em 83 e 18%, respectivamente.
Conclusão
Concluindo, cabe destacar que por mais difícil que tenha sido essa perda, este não é um ponto da história, mas apenas uma fase triste. Vai dar tudo certo, o principal é cuidar da sua saúde.
O que toda mulher deveria saber sobre gravidez congelada
Uma gravidez congelada ou sem desenvolvimento é aquela em que há uma interrupção no desenvolvimento e, em seguida, a morte do feto nos estágios iniciais devido a uma interrupção no curso normal da gravidez.O não desenvolvimento da gravidez pode ocorrer precocemente e antes das 28 semanas de gravidez. Mas o período mais perigoso é o primeiro trimestre da gravidez.
Momento da gravidez congelada
Para a maioria das mulheres grávidas, uma gravidez sem desenvolvimento ocorre antes das 12 semanas. Mas depois de 12 e até 28 semanas é menos comum.
A gravidez congelada pode ocorrer tanto na primeira gravidez quanto após a segunda e terceira gravidez concluída com sucesso.
Por que uma gravidez congelada é perigosa?
O perigo de uma gravidez congelada é que, se o feto permanecer no corpo da mulher por muito tempo após a morte, ocorre intoxicação (envenenamento) do corpo da mulher grávida. A temperatura corporal começa a subir e sensações desagradáveis ou dolorosas aparecem na cavidade uterina. A mulher sente fraqueza por todo o corpo, mal-estar, muitas vezes tontura e sonolência.
Se o embrião permanecer na cavidade uterina por mais de sete semanas após a morte, isso leva à síndrome DIC (coagulação intravascular disseminada).
As propriedades coagulantes do sistema circulatório perdem a capacidade de coagular o sangue e, como resultado, ocorre um sangramento maciço da cavidade uterina - uma complicação de gestações não desenvolvidas. O início do sangramento pode levar à morte (a menos, é claro, que assistência médica qualificada seja prestada atempadamente à mulher grávida).
Em alguns casos - casos que são bem sucedidos para a saúde da mulher, o corpo da mulher grávida é capaz de rejeitar o próprio feto após a interrupção do seu desenvolvimento - a mulher começa a ter um aborto espontâneo.
Em alguns casos, uma gravidez que não se desenvolve pode passar por um longo período de tempo sem quaisquer sintomas ou sinais.
Sinais de gravidez congelada nos estágios iniciais
Mas ainda existem vários sinais pelos quais se pode determinar o início de uma gravidez sem desenvolvimento (congelada).
Nos primeiros estágios da gravidez, quando o feto ou óvulo morre, diminuição da temperatura basal- temperatura corporal, que é medida no reto. Usando a temperatura basal, as flutuações hormonais são determinadas. À medida que o hormônio aumenta, a temperatura aumenta. Consequentemente, a gravidez progride. A diminuição nos diz o oposto.
- Indicadores (gonadotrofina coriônica humana) param de crescer. Na dinâmica, o crescimento do hormônio para ou aumenta ligeiramente em comparação com os indicadores padrão - o que indica uma patologia no desenvolvimento de uma gravidez normal.
- Corrimento marrom ou com sangue do trato genital- este é o primeiro sinal de que algo deu errado durante uma gravidez normal. É necessário entrar em contato imediatamente com o seu médico para fazer um diagnóstico correto e prescrever o tratamento adequado à gestante.
- Aparecimento de mal-estar geral, sonolência ou sensação de frio no corpo acompanhada de tremores musculares. Vários desses sinais indicam envenenamento do corpo com produtos de decomposição que entram diretamente no sangue da mãe.
- Aumento da temperatura corporal. Um aumento na temperatura indica que um processo inflamatório começa no corpo de uma mulher grávida e o corpo não consegue mais lidar sozinho. É necessária intervenção médica imediata.
- Parando o aumento dos seios. O hormônio progesterona diminui e, consequentemente, o aumento (inchaço) das glândulas mamárias diminui ou desaparece.
- Dor na parte inferior do abdômen de vários tipos(dores, cortes, puxões, costuras ou cólicas). Normalmente, a dor começa a incomodar a mulher do quinto ao sétimo dia após a morte do feto.
Em mulheres com toxicose precoce(náuseas, vômitos) - agudo, rápido sem qualquer motivo terminação também indica um desvio no desenvolvimento de uma gravidez progressiva.
- Crescimento retardado do tamanho uterino(as dimensões da cavidade uterina não correspondem à idade gestacional esperada). Para isso, o médico assistente monitora a dinâmica de crescimento da cavidade uterina a cada visita à gestante.
O sinal mais confiável e preciso é batimento cardíaco fetal parado ou ausente, que é registrado em uma máquina de ultrassom.
- No segundo trimestre, um sinal de gravidez congelada é a cessação (ausência) dos movimentos do feto.É para isso que os médicos prescrevem que a gestante monitore a atividade motora de seu bebê ao longo do dia. Com a ajuda do movimento, você pode avaliar a condição do feto.
Por que a gravidez não se desenvolve?
Os médicos identificam três causas principais desta patologia.
1. Patologia genética (dano cromossômico) do feto
A patologia genética ocorre nos primeiros estágios da gravidez, das seis às oito semanas de gravidez. Mas às vezes o feto pode viver e desenvolver-se até mais tarde na gravidez. Existe uma formação patológica de órgãos ou sistemas internos no embrião. O dano cromossômico leva à interrupção do desenvolvimento e à morte do embrião.
Uma anormalidade no desenvolvimento fetal pode ocorrer em pais completamente saudáveis ou pode ser herdada de um dos pais. Com a condição de um dos pais apresentar certa alteração genética. Muitas vezes muitas pessoas nem sequer têm consciência da sua genética, pois à primeira vista são absolutamente saudáveis. Somente quando se depararem com problemas durante a concepção ou gestação durante a gravidez é que eles descobrirão.
A patologia genética pode ser identificada em pais aparentemente saudáveis por meio da doação de sangue para análise de cariótipo.
A análise é feita uma vez na vida. A cariotipagem dos cônjuges mostra o conjunto completo de cromossomos contidos nos genes. Pelas aulas de biologia do currículo escolar, todos sabem que as mulheres têm um conjunto de cromossomos igual a 46 XX, e os homens - 46XY. Às vezes, o conjunto de cromossomos muda. Isso leva à impossibilidade de procriação.
2. Doenças infecciosas dos cônjuges.
As doenças infecciosas mais perigosas e graves são rubéola, infecção por herpes, CMV (infecção por citomegalovírus), toxoplasmose e infecções sexualmente transmissíveis: tricomoníase, infecção gonorréica, ureaplasmose, clamídia e micoplasmose. Uma série de infecções ocultas no corpo de uma mulher devem ser investigadas antes de começar. Se uma mulher, por exemplo, não tiver imunidade ao sarampo e rubéola, é aconselhável que a futura mãe seja vacinada, l porque se forem detectadas infecções sexualmente transmissíveis, ambos os cônjuges devem passar por um tratamento completo. Em seguida, planeje a próxima gravidez.
Esses fatores são também pode afetar o curso gravidez.
A falta de progesterona ou o excesso de hormônios sexuais masculinos no corpo de uma mulher grávida podem causar um aborto retido. Mulheres com produção excessiva ou insuficiente de insulina (diabetes) ou hormônio tireoidiano têm um risco muito maior de gravidez malsucedida.
Existem também razões indiretas para uma gravidez que não se desenvolve.
Esses incluem:
4. Distúrbio de coagulação sanguínea leva à ruptura do útero fluxo sanguíneo placentário, à formação de coágulos sanguíneos e danos à placentae seu desenvolvimento e funcionamento inadequados, portanto, o embrião ou feto receberá quantidade insuficiente de nutrientes, o que levará a atrasos no desenvolvimento e à morte.
5.Beber e fumar, o que é fácil penetrar no embrião através do sangue. A influência do álcool e do fumo é especialmente prejudicial nos primeiros estágios da gravidez, quando ocorre a formação dos futuros órgãos do bebê.
6. Obesidade ou baixo peso durante a gravidez é outra fator predisponente para o início da gravidez congelada.
Com aumento ou insuficiente peso corporal, ocorre desequilíbrio hormonal. É assim que os hormônios esteróides se acumulam no tecido adiposo, interferindo no desenvolvimento e na gestação do feto. Se você está abaixo do peso, o corpo da mulher, ao contrário, não é capaz de produzir a quantidade necessária de hormônios e substâncias necessárias ao desenvolvimento de uma gravidez normal. Existe o risco de aborto espontâneo.
7.Use antes de planejar a gravidez ou durante medicamentos para gravidez que podem causar uma gravidez sem desenvolvimento. Um determinado grupo de medicamentos tem a perigosa capacidade de se acumular nos tecidos do embrião, causando seu desenvolvimento patológico.
Os produtos químicos têm um efeito prejudicial no embrião. Por exemplo, se uma mulher trabalha em trabalhos perigosos e tem que entrar em contato com vapores de substâncias nocivas.
8. Durante a gravidez que ocorre durante o programa de fertilização in vitro, o risco de a gravidez sem desenvolvimento é várias vezes maior. Já as mulheres com problemas para conceber ou engravidar se preparam inicialmente para o procedimento.
9. Gestações múltiplas representam risco de aborto espontâneo gravidez, já que o corpo da gestante recebe duas ou até três vezes mais carga. Nas gestações múltiplas, é mais difícil diagnosticar a morte de um dos fetos nos estágios iniciais.
Para reduzir a probabilidade de uma gravidez congelada, as gestantes e os pais precisam realizar um exame corporal oportuno antes de planejar uma gravidez.
O diagnóstico de “gravidez sem desenvolvimento” pode chocar qualquer mulher que se preparava para ser mãe em um futuro próximo. Como pode ser: ainda ontem uma nova vida se desenvolvia rapidamente por dentro, preparando-se ativamente para o nascimento, e hoje temos que admitir com tristeza que esta vida foi interrompida. Uma gravidez que não se desenvolve é dor e desespero, mas também é uma das principais razões para uma mulher reconsiderar sua abordagem ao planejar um filho e, no futuro, tratar esse procedimento com cuidado e total responsabilidade. Além disso, pode haver vários motivos para uma gravidez que pára repentinamente de se desenvolver.
As razões para este estado de coisas podem ser muito diferentes. Os médicos explicam o enfraquecimento da gravidez e os distúrbios cromossômicos e genéticos e possíveis outras patologias no feto; e doenças infecciosas e inflamatórias na mãe - mesmo uma gravidez normal sofrida por uma mulher grávida pode causar o fracasso da gravidez, mas na maioria das vezes uma gravidez que não se desenvolve está associada a infecções sexualmente transmissíveis. Uma gravidez congelada pode estar associada a doenças imunológicas e autoimunes da mãe (quando o corpo da mulher percebe o feto como um corpo estranho e o rejeita); e com patologias do útero. O desbotamento e a morte do feto são provocados por maus hábitos dos quais a gestante não abandona durante a gravidez, como abuso ou uso de drogas. A causa final e mais provável do não desenvolvimento da gravidez é determinada pelo médico após exame do tecido fetal, o que permite eliminar a influência de fatores negativos e ter um filho saudável.
Freqüentemente, a mulher não sente uma gravidez congelada e não é acompanhada de nenhum sintoma suspeito. Se o congelamento ocorrer nos primeiros estágios da gravidez, desde que a mulher o tenha, ele poderá desaparecer se o feto congelar. Ao mesmo tempo, a gestante desenvolve apetite e as dores nas glândulas mamárias desaparecem. No entanto, estes sinais não podem de forma alguma ser considerados inequivocamente como sintomas de uma gravidez não desenvolvida. Se o desbotamento fetal ocorrer numa fase posterior, a mulher pode sentir um aumento na temperatura corporal acima dos níveis normais, dor e uma sensação de “puxar” a parte inferior das costas e falta de movimento fetal. E mesmo neste caso, só um especialista pode finalmente confirmar o desaparecimento da gravidez - após realizar todos os exames necessários.
Se houver suspeita de gravidez sem desenvolvimento, o médico determina o momento da gravidez e monitora o nível de hCG - um dos principais hormônios da gravidez (com uma gravidez natural aumenta constantemente, mas com uma gravidez sem desenvolvimento isso não acontece ). E no final, podemos falar sobre a presença de enfraquecimento da gravidez após um exame de ultrassom: se o ultrassom não registrar os batimentos cardíacos e a atividade motora do feto. Se for detectada uma gravidez não desenvolvida, a mulher é hospitalizada com urgência e o útero é curetado - isso deve ser feito para evitar a infecção da mulher devido à presença de tecido morto no útero.
Uma gravidez que não se desenvolve é certamente uma fonte de tristeza para qualquer mãe em potencial. Mas deve-se notar que este também é um motivo sério para reconsiderar seu estilo de vida e ser examinado por médicos em busca de infecções e doenças que possam levar a um desfecho tão triste. Bem, em nenhum caso uma gravidez que não se desenvolve se torna uma contra-indicação para futuras gestações. Os médicos recomendam planejar a próxima gravidez não antes de 6 a 12 meses - quando o corpo da mulher se recuperar do choque. E mesmo assim, depois de todos os exames necessários para a presença de causa provável que provocou o desaparecimento da gravidez e tratamento, se necessário.
Especialmente para-Tatyana Argamakova
Para uma mulher que está grávida, o pior é ouvir do médico que ela está com uma gravidez congelada. Isso significa que o feto, por um motivo ou outro, parou de se desenvolver e morreu.
Ao mesmo tempo, por que isso aconteceu continua sendo a principal questão para muitos. E a mulher tem que passar por um número considerável de exames e exames para entender o motivo do não desenvolvimento da gravidez.
Uma gravidez congelada que não está se desenvolvendo é uma interrupção no desenvolvimento do feto quando ele morre, mas permanece no corpo da mãe. E não há sinais de aborto espontâneo. Via de regra, as mulheres enfrentam esse problema no primeiro trimestre – entre 6 e 9 semanas. E muitas vezes andam por aí durante várias semanas com um feto morto dentro, porque... Este período ainda não implica visitas frequentes e muitos nem sequer estão registados.
Existe outra opção para gravidez sem desenvolvimento (NP) - tipo anembrionária. Eles falam sobre isso quando tudo parece estar indo de acordo com o padrão usual - a fertilização ocorreu, o óvulo fertilizado se formou, mas o embrião em si não.
Naturalmente, depois disso, muitas meninas sofrem muito com seus sentimentos íntimos. E muitas vezes lhes parece que nunca mais poderão engravidar. Os médicos não estão tão pessimistas e estão confiantes de que, mesmo depois de uma gravidez perdida, é bem possível levar o bebê a termo normalmente em outro momento.
O que pode causar o congelamento de um feto?
Existem muitas razões pelas quais ocorre NB. Todos eles dependem do próprio feto e da saúde da futura mãe, além de muitos outros fatores adicionais.
Os médicos determinam vários dos períodos mais perigosos em que o desenvolvimento de um embrião ou feto pode parar:
- De 7 a 12 dias de desenvolvimento é o chamado período de implantação: se ocorrer um aborto espontâneo, a mulher nem saberá que está grávida, confundindo o sangramento com menstruação;
- 3-8 semanas de desenvolvimento;
- as primeiras 12 semanas – neste período a placenta é formada;
- 20-24 semanas é o período de formação das funções mais importantes do corpo do bebê.
Os catalisadores que causam o problema incluem:
- distúrbios endócrinos;
- falhas genéticas - os resultados do rastreio revelam frequentemente mutações incompatíveis com a vida;
- infecções;
- doenças do espectro autoimune;
- maus hábitos;
- características estruturais do útero;
- maiores de 30 anos;
- uso da tecnologia de fertilização in vitro.
Se olharmos para os trimestres, então no primeiro a razão para a cessação do desenvolvimento fetal geralmente está associada a várias anomalias cromossômicas. Um erro no DNA pode ocorrer ainda na fase de fusão do óvulo e do espermatozóide, quando, de fato, ocorre a concepção. Como resultado, o embrião recebe poucos ou muitos cromossomos. E isso não significa de forma alguma que seus pais tenham problemas.
O feto também pode morrer no útero devido a falhas na formação da placenta. É extremamente importante porque... conecta mãe e filho.
Os motivos pelos quais o RN ocorre no segundo trimestre ou mesmo no terceiro estão, segundo os médicos, relacionados à saúde da gestante. Por exemplo, o desenvolvimento da patologia é provocado pelo diabetes mellitus, que não é controlado nem pela própria gestante nem pelos médicos. Diversas patologias crônicas – problemas renais, lúpus, hipertensão arterial – também causam morte fetal. A lista é complementada por infecções, envenenamentos e problemas uterinos.
Como reconhecer uma gravidez congelada
Reconhecer o fato de que o embrião parou de se desenvolver é bastante difícil. Afinal, ele é pequenino e não se faz sentir de forma alguma - até a mãe sente os primeiros movimentos do filho apenas com 20 semanas. E aqui ainda é do tamanho de uma ervilha. Mas os médicos têm seus próprios métodos para diagnosticar esta situação. Eles sabem como é essa situação no ultrassom e quais são as manifestações clínicas de uma gravidez congelada.
Nos estágios iniciais
A própria mulher deve ficar atenta aos seguintes pontos nos estágios iniciais:
- Parando a toxicose– via de regra, isso acontece de forma abrupta e inesperada. Este problema acompanha a mulher durante todo o primeiro trimestre e é expresso de forma bastante clara. E se estivesse lá, mas agora desapareceu há 7-8-9 semanas, você deveria consultar um médico. Em uma gravidez patológica, a intoxicação é improvável, porque os hormônios que a causam tendem a zero.
- Mudanças na mama: desde o momento da concepção, os seios da mulher são reconstruídos para a alimentação - incham, ficam mais pesados e começam a aparecer veias azuis. Se de repente a situação mudou drasticamente e os seios ficaram moles novamente e não doeram mais, você precisa pensar sobre isso.
- Diminuição da temperatura corporal basal: Este indicador é frequentemente usado para diagnosticar uma concepção completa: se a temperatura subir significa que há gravidez. Mas lembre-se que este método é utilizado por no máximo 16 semanas.
Entre os sinais claros que indicam uma catástrofe estão:
- aparecimento de secreção sanguinolenta
- dor na parte inferior do abdômen, irradiando para as costas

Freqüentemente, isso indica um aborto espontâneo incipiente. Tudo aqui é claro sem palavras. Se não houver sangue, mas algo der errado, você deve consultar um médico para obter respostas a todas as suas perguntas.
Nas fases posteriores
Nos estágios posteriores, você pode determinar que algo deu errado se o bebê se mover menos ou parar de fazê-lo completamente. Normalmente, ele deve fazer pelo menos 10 movimentos por dia. Se isso não acontecer, você deve ir rapidamente ao médico.
Os médicos diagnosticam o RN com base nos resultados dos exames - isso se refere ao nível do hormônio hCG como o principal hormônio da gravidez. O diagnóstico da doença é uma etapa importante que permitirá detectar o problema e compreender suas causas. Isso é importante para a vida futura do paciente.
Além disso, um problema será indicado por um útero que para de crescer repentinamente ou tem um fundo muito baixo. Eles também se concentram nos batimentos cardíacos fetais. Se não estiver lá, a criança está morta. Essa tecnologia diagnóstica é relevante para estágios avançados, pois O batimento cardíaco só é ouvido após 20 semanas.
Opções de tratamento
Não há necessidade de falar em tratamento nessa situação: o RN é irreversível. Mas os médicos têm que resolver o problema principal - como extrair o feto. É impossível deixá-lo por muito tempo pensando que mais cedo ou mais tarde ele sairá sozinho. Isso levará à inflamação, sepse e morte. Portanto, os médicos têm que realizar um aborto (curetagem), se necessário, para remover o óvulo fertilizado.
Medicamento
Se o óvulo fertilizado estiver bem preso ao útero e não quiser sair dele, os médicos recorrem ao uso de medicamentos. Esta opção é relevante se o embrião não tiver mais de 8 semanas.
Em tal situação, a mulher recebe medicamentos antagonistas da progesterona. Sua ação é bastante rápida - poucas horas depois de tomar essas pílulas, ela começa a ter contrações e ocorre um aborto espontâneo, denominado espontâneo.
Não medicamentoso
Os métodos de terapia não medicamentosos incluem uma política de esperar para ver. O médico espera para ver se o próprio corpo começa a rejeitar um objeto estranho. Quando o feto para de se desenvolver, o nível dos hormônios que o sustentam também cai. Isso significa que o corpo feminino é perfeitamente capaz de expelir de si mesmo um elemento inviável.
Intervenção cirúrgica
Acontece que os médicos têm que recorrer a uma opção como a cirurgia. Refere-se à remoção do embrião da cavidade uterina por meio de instrumentos especiais. Após tal operação, seus restos mortais são enviados para pesquisas para determinar com precisão as causas. Isso impedirá o desenvolvimento de tal problema no futuro.
Para excluir o processo inflamatório, é oferecido um curso de antibióticos, que eliminará a inflamação e diversas complicações de natureza infecciosa. A senhora também será orientada a fazer um exame detalhado por um ginecologista e um geneticista. Somente depois disso ela receberá recomendações sobre quando poderá engravidar após esse incidente.
Este vídeo contém muitas informações e conselhos úteis do médico:
Complicações e consequências
Interromper o desenvolvimento de um embrião traz muitas consequências para a saúde da mulher.
Se persistir no corpo por muito tempo, pode causar problemas como:
- endometrite: a inflamação da mucosa uterina afetará negativamente as tentativas de engravidar no futuro;
- sepse e peritonite: Estas são complicações mortais que podem tirar sua vida em apenas algumas horas.
Entre os problemas que uma mulher vivencia em decorrência de uma gravidez malsucedida estão os distúrbios psicológicos. Depressão, estresse, apatia não são uma lista completa do que pode assombrá-la.
Gravidez após doença
O teste genético para RN é obrigatório. Isso ajudará a determinar exatamente onde ocorreu a avaria e evitará que a situação se repita na próxima vez.
Depois de um desfecho triste, as meninas saem de uma situação estressante de diferentes maneiras. Algumas pessoas não querem tentar novamente, para não obterem um resultado negativo novamente. Outros, ao contrário, desejam apaixonadamente começar a tentar o mais rápido possível para provar a si mesmos que tudo está em ordem.

Os médicos aconselham o tempo de espera - de seis meses a um ano e meio. Isso é necessário para que o corpo se recupere. Não há necessidade de pressa, é melhor fazer todos os exames necessários e consultar especialistas para que da próxima vez tudo corra bem.
O que fazer para prevenir a patologia
As medidas preventivas são bastante simples e ao mesmo tempo obrigatórias se estiver interessado num resultado positivo. Assim, além de se reunir com especialistas para identificar as causas do problema, devem ser eliminados os catalisadores que poderiam causar esse desfecho. Isto é, por exemplo, livrar-se de maus hábitos, normalizar o peso, etc.
Vale a pena visitar um ginecologista duas vezes por ano e fazer exames regulares para detectar infecções - isso ajudará a prevenir processos crônicos que interferem na gravidez e no prosseguimento da gravidez.
A atitude psicológica correta significa menos estresse, mais positividade na vida cotidiana. Se não conseguir fazer isso sozinho, você pode realizar uma série de sessões com especialistas.
Conclusão
A patologia congelada é um fenômeno extremamente doloroso, difícil de vivenciar e nunca esquecido. Mas você ainda deve entender que a vida não termina aí e deve tentar melhorá-la para eventualmente engravidar e dar à luz um filho saudável.
Uma gravidez sem desenvolvimento (congelada) é uma condição patológica em que o desenvolvimento do embrião ou feto é completamente interrompido, seguido de sua morte. Isso pode acontecer em qualquer fase da gestação, mas na maioria das vezes a morte fetal intrauterina é diagnosticada durante os primeiros meses após a concepção. Uma característica distintiva de uma gravidez sem desenvolvimento é a retenção de um embrião ou feto morto na cavidade uterina, ou seja, sua expulsão oportuna (aborto espontâneo) não ocorre.
Se a morte do produto da concepção ocorrer durante as primeiras 22 semanas de gravidez, essa condição também será chamada de aborto espontâneo (latim - “aborto retido”). Em fases posteriores falam de morte fetal pré-natal.
Segundo as estatísticas, esta patologia ocorre em aproximadamente uma em cada seis mulheres grávidas.
Motivos principais
Existem muitos fatores cuja influência pode levar à interrupção do desenvolvimento intrauterino do feto com sua subsequente morte. Esses incluem:
- A infecção é bacteriana ou viral. Entre os agentes infecciosos mais patogênicos estão a clamídia, os gonococos, o toxoplasma, a rubéola, os vírus influenza, etc.
- Mutações genéticas, inclusive hereditárias.
- Distúrbios da embriogênese sob a influência de fatores externos (por exemplo, exposição a substâncias tóxicas ou nocivas, radiação no corpo de uma mulher grávida).
- Patologia endócrina (especialmente distúrbios do equilíbrio hormonal do sistema reprodutor).
- Vários distúrbios no sistema de coagulação sanguínea. As condições trombofílicas desempenham um papel especial.
- Exposição a fatores de estresse excessivo e alguns outros motivos.
A gravidez congelada nos estágios iniciais (até 6–8 semanas) ocorre mais frequentemente devido a anomalias genéticas ou cromossômicas incompatíveis com a vida do feto. Nestes casos, ao planejar uma gravidez subsequente, é necessário um exame completo e abrangente do casal, incluindo análise genética.
Muitas vezes, as razões acima são combinadas.
Sintomas
As principais manifestações de uma gravidez sem desenvolvimento dependem diretamente da idade gestacional em que ocorreu a morte fetal intrauterina.
Todos os sinais de uma gravidez sem desenvolvimento podem ser divididos em subjetivos e confiáveis.
Subjetivo

Os sintomas subjetivos incluem:
- Redução significativa ou desaparecimento de sinais de gravidez (por exemplo, intoxicação).
- Uma diminuição notável na temperatura basal.
- Descarga de sangue do trato genital de intensidade variável.
- Dor de vários tipos na parte inferior do abdômen e na parte inferior das costas.
- Existe uma clara discrepância entre o tamanho do útero determinado pelo médico e a idade gestacional esperada.
- Falta de sensações de movimento fetal em fases posteriores. Este sintoma só tem valor diagnóstico se a gestante já os sentiu bem.
Os sinais de uma gravidez não desenvolvida nos estágios iniciais às vezes estão ausentes por um longo período de tempo (de oito a dez dias a duas a três semanas) após a ocorrência da “catástrofe”. A morte fetal intrauterina nesses casos geralmente é detectada apenas durante um exame médico de rotina.
Agora vamos examinar essas manifestações com mais detalhes.
Desaparecimento de sinais de gravidez
Para muitas mulheres, o início e o curso subsequente de uma “situação interessante” são acompanhados por vários sintomas. Os mais comuns são:
- Alterações nas glândulas mamárias.
- Manifestações de toxicose precoce.
- Sonolência, letargia.
- Irritabilidade, alterações de humor, labilidade emocional, etc.
Em uma mulher grávida, as glândulas mamárias geralmente ficam aumentadas e espessas (“gordas”). Os mamilos e as aréolas circundantes escurecem, tornam-se mais sensíveis e um líquido claro ou colostro pode aparecer quando é aplicada pressão sobre eles. Se a gravidez “congelar” nos estágios iniciais, os seios ficam menores e amolecem. As aréolas diminuem de tamanho e adquirem uma cor normal. A morte fetal nas fases posteriores muitas vezes provoca ingurgitamento das glândulas mamárias com secreção abundante de colostro e até leite.
A toxicose precoce, ao contrário da crença popular, não ocorre em todas as mulheres grávidas. Suas principais manifestações são:
- Náusea (especialmente intensa pela manhã).
- Vomitar.
- Salivação.
O desaparecimento repentino desses sintomas desagradáveis pode indicar indiretamente uma gravidez perdida. Porém, em um número significativo de casos, a melhora no bem-estar da gestante marca o fim da intoxicação.
Diminuição do nível de temperatura basal

A temperatura basal normalmente aumenta na segunda fase (lútea) do ciclo menstrual (cerca de 0,5 graus em comparação com a temperatura corporal geral). Após a concepção e durante todo o período da gravidez, também permanece elevado. Se o feto morrer, suas leituras geralmente (mas nem sempre) diminuem. No entanto, este sintoma também pode ser detectado em outras condições patológicas da gravidez, por exemplo, a ameaça de aborto espontâneo.
Além disso, durante a medição rotineira da temperatura basal, vários erros e erros podem ocorrer. Portanto, este indicador não é significativamente importante no diagnóstico do curso da gravidez.
Problemas sangrentos
O aparecimento de secreção sanguínea do trato genital em qualquer fase da gravidez é sempre uma manifestação muito alarmante. Este sintoma também não é específico exclusivamente de uma gravidez que não se desenvolve. Isso também pode ocorrer com outras patologias, por exemplo, com início de aborto espontâneo, descolamento prematuro da placenta, etc.
Dor na parte inferior do abdômen
Podem ser de vários tipos: puxões, cólicas, dores, etc. A ocorrência de dores na parte inferior do abdômen (às vezes na parte inferior das costas) indica mais frequentemente o início da expulsão espontânea do feto (aborto espontâneo).
Sem movimentos fetais

A maioria das mulheres grávidas começa a sentir os movimentos do feto aproximadamente entre 18 e 20 semanas de gestação. Este período é muito condicional, pois este fato é influenciado por muitas circunstâncias: o tipo corporal da gestante, o número de partos anteriores, etc.
Um motivo de preocupação no terceiro trimestre da gravidez é a cessação completa dos movimentos fetais por seis horas ou mais. A ausência de movimentos ao longo do dia no segundo trimestre também serve como motivo para procurar atendimento médico com urgência.
Se o feto morto permanecer na cavidade uterina por muito tempo (se esta patologia não for diagnosticada em tempo hábil), podem aparecer sintomas de intoxicação - calafrios, fraqueza intensa, febre, etc.
É importante observar mais uma vez que todos os sintomas acima não são característicos (patognomônicos) especificamente de uma gravidez sem desenvolvimento. No entanto, sua aparência é motivo para procurar urgentemente ajuda médica de um ginecologista.
Exame médico
Durante o exame, o ginecologista pode observar diminuição da intensidade da cianose (cor azulada) da mucosa vaginal e cervical e expansão do canal cervical. Porém, o principal sinal que pode indicar morte fetal intrauterina é uma clara discrepância entre o tamanho do útero e a idade gestacional esperada. Se um exame ginecológico foi realizado ao longo do tempo, pode-se notar uma redução do útero em comparação com o estudo anterior. Em outros casos, é revelado um atraso no tamanho do útero em relação ao tamanho necessário.
Uma diminuição no tamanho do útero durante uma gravidez sem desenvolvimento nos estágios iniciais está associada à reabsorção do óvulo fertilizado. Nas fases posteriores, isso se deve à diminuição da quantidade de líquido amniótico devido à sua absorção, enrugamento e maceração do feto.
Além disso, nos estágios posteriores, juntamente com a diminuição do tamanho do útero, o médico não consegue ouvir os batimentos cardíacos fetais com um estetoscópio obstétrico.
Se houver suspeita de que a gravidez não se desenvolve, estudos adicionais são realizados para estabelecer um diagnóstico preciso.
Confiável
Sinais confiáveis de gravidez congelada incluem:
- Mudanças no nível de alguns marcadores de gravidez. O mais informativo é a determinação do hCG.
- Exame de ultrassom (ultrassom).
Pesquisa laboratorial

Com a morte fetal intrauterina, diversas alterações hormonais e bioquímicas são observadas no corpo da gestante. No diagnóstico laboratorial de gravidez congelada, o mais importante é determinar os níveis dos seguintes indicadores:
- Gonadotrofina coriônica (hCG).
- Alfafetoproteína (AFP).
- Beta-1-glicoproteína trofoblástica.
- Alfa-1-microglobulina específica da placenta.
Na prática clínica, o método mais acessível e confiável de diagnóstico laboratorial do óbito fetal intrauterino é a determinação quantitativa do nível de gonadotrofina coriônica humana, realizada ao longo do tempo. Esta análise tem especial valor diagnóstico durante as primeiras semanas de gravidez, quando o exame ultrassonográfico não é muito informativo.
O HCG é um hormônio específico da gravidez, cuja síntese começa no dia seguinte à implantação do trofoblasto. A concentração desse hormônio aumenta mais rapidamente durante o primeiro trimestre, atingindo um máximo entre 6 e 10 semanas.
Ao diagnosticar uma gravidez sem desenvolvimento, um exame de sangue para verificar o conteúdo da gonadotrofina coriônica humana deve ser realizado várias vezes em dias diferentes. Neste caso, não há aumento na sua concentração ou diminuição significativa do nível.
Os testes para determinar a gravidez (análise qualitativa de hCG) não são utilizados no diagnóstico de morte fetal intrauterina, pois existe uma grande probabilidade de resultados falsos.
Ultrassom

O exame ultrassonográfico da cavidade uterina e do feto é a maneira mais informativa e confiável de diagnosticar quase todas as patologias da gravidez. Se forem detectadas anormalidades nos exames laboratoriais que indiquem diretamente uma gravidez sem desenvolvimento, uma ultrassonografia ainda é obrigatória.
O critério mais importante para o diagnóstico ultrassonográfico do óbito fetal intrauterino é a ausência de registro dos batimentos cardíacos. Para excluir um erro de diagnóstico, tal estudo deve ser realizado durante vários minutos (pode ser observada bradicardia grave no feto ou ritmo cardíaco sincopal). No entanto, nas fases iniciais da gestação (até aproximadamente a sexta semana), os batimentos cardíacos do embrião normalmente não podem ser registados por um sensor de ultrassom. Neste caso, o estudo é repetido após sete a dez dias.
Outros sinais ultrassonográficos de gravidez sem desenvolvimento, determinados nos estágios iniciais:
- Anembrionia (ausência de embrião, óvulo fecundado “vazio”).
- Tamanho reduzido do embrião, contorno decidual descontínuo, óvulo deformado e ausência de batimentos cardíacos. O hematoma retrocorial é frequentemente detectado.
- Feto “congelado” – sem sinais óbvios de atividade vital (movimentos ativos, batimentos cardíacos).
Nos estágios posteriores, várias alterações estruturais são observadas nos ossos e tecidos moles do feto, na placenta, a quantidade de líquido amniótico diminui, etc. Os movimentos ativos e os batimentos cardíacos do feto não são registrados durante todo o período do exame. Com base na gravidade dos sinais específicos, o período aproximado de morte fetal intrauterina pode ser determinado.
Tratamento

O resultado claro de uma gravidez que não se desenvolve é a interrupção. Dependendo do período em que ocorreu a morte do feto, ela pode ser realizada de forma espontânea, cirúrgica ou medicamentosa.
Deve-se lembrar que a presença de feto morto na cavidade uterina é quase sempre acompanhada de alterações na hemostasia do corpo da gestante. Atrasos na interrupção de uma gravidez sem desenvolvimento podem levar à formação de sangramento coagulopático grave. Possíveis complicações infecciosas também desempenham um papel significativo. Consequentemente, a interrupção de uma gravidez não desenvolvida deve ser realizada por um médico experiente exclusivamente em ambiente hospitalar.
Com o diagnóstico oportuno desta patologia e medidas de reabilitação realizadas, as chances de carregar e dar à luz uma criança saudável e a termo no futuro são bastante elevadas.