Hoble (doença pulmonar obstrutiva crônica). Hoble - o que é e como é tratado? Código para exacerbação mcb 10
A bronquite crônica (BC) é uma das patologias mais comuns sistema respiratório junto com pneumonia, asma brônquica, DPOC e bronquiectasia. De acordo com as estatísticas anos recentes, observado A tendência geral ao aumento do número de casos registados desta patologia, o que, claro, se deve em grande parte à detecção precoce durante o exame médico da população, à melhoria dos métodos de diagnóstico e à sua maior disponibilidade entre diferentes regiões RF.
Alguns leitores não sabem o que é a árvore brônquica e qual o seu papel no processo respiratório. Portanto, é composto por brônquios de diferentes calibres (ordens), além de bronquíolos. O desenvolvimento do processo inflamatório leva ao inchaço da mucosa brônquica, discrinia (acumulação de muco e expectoração), espasmo da musculatura lisa, o que complica muito a respiração do paciente. No entanto, todos esses processos são reversíveis. Com a inflamação crônica na parede do brônquio, o tecido conjuntivo cresce, substituindo-o por um brônquio saudável típico e alterando a estrutura do epitélio da membrana mucosa. Já é mais difícil suspender e nivelar estes processos.
Na maioria das vezes, a HB é registrada em homens e idosos. Na ausência de tratamento adequado, a inflamação habitual dos brônquios pode assumir uma forma crônica e evoluir com algumas complicações:
- obstrução brônquica irreversível;
- Parada respiratória;
- asma brônquica e broncoespasmo.
Segundo a medicina, a doença é uma das mais comuns do mundo: uma em cada três pessoas no planeta tem bronquite crônica. Não é de surpreender que muitos de nós estejamos interessados em questões sobre como curar a bronquite crônica, quão perigosa é esta doença, quais são os principais sinais da patologia, qual a sua classificação e assim por diante. Tentaremos responder a essas e outras perguntas a seguir.
Classificação moderna de bronquite
Os médicos conhecem bem a CID-10, aliás, este é um livro de referência para todo profissional, pois é este documento que serve de base para a classificação das doenças na área da saúde. Todas as informações da CID-10 são revisadas, atualizadas e, se necessário, complementadas periodicamente. A décima revisão da CID foi realizada em 1999, a próxima está prevista para 2015. MBC-10 fornece informações abrangentes sobre todas as patologias.
Não existe uma classificação única de doenças respiratórias hoje. Na Federação Russa, assim como em outros países da CEI, os médicos usam duas classificações, que se baseiam na presença de obstrução e na natureza da inflamação. Com base nos dados obtidos, foi desenvolvida a seguinte classificação de bronquite:
Com a corrente:
- apimentado;
- prolongado;
- recorrente;
- crônica.
Tipo de inflamação:
- purulento;
- catarral;
- catarral-purulento;
- hemorrágico.
Por localização:
- distal;
- próximo;
- difuso (comum);
- localizado.
Pela presença de uma obstrução:
- purulento;
- fibrinoso;
- obstrutivo;
- não obstrutivo (simples).
- catarral;
- purulento-obstrutivo;
Por etiologia:
- tóxico;
- alérgico;
- térmico;
- pó;
- gênese não especificada;
- viral;
- bacteriana;
- etiologia mista.
Na maioria das vezes, a bronquite crônica é acompanhada de obstrução, que se manifesta em graus variados.
O principal sinal de obstrução brônquica é a dificuldade em respirar, que se manifesta em maior medida pela dificuldade em expirar, seu alongamento, envolvimento dos músculos respiratórios auxiliares, assobios, assobios, estertores secos (menos frequentemente borbulhantes e úmidos), tosse. Uma característica da bronquite não obstrutiva é que o paciente não apresenta dificuldade para respirar e a clínica é dominada por sintomas de intoxicação, tosse prolongada com expectoração (geralmente purulenta ou mucopurulenta). Em casos avançados, sem tratamento qualificado, a bronquite crônica é complicada por patologias mais graves - pneumonia, bronquiectasia, asma, pneumosclerose, hemoptise, etc.
A bronquite obstrutiva e não obstrutiva é caracterizada por uma fase de exacerbação e remissão. A duração desses períodos depende de muitos fatores.
Codificação de diagnóstico de acordo com CID-10
De acordo com a CID-10, CB está incluído em J40-J47. Cada patologia possui seu próprio código único.
- A inflamação dos brônquios, que no momento do exame não pode ser atribuída a aguda ou crônica na CID-10, é designada como J40. Este grupo de patologias inclui bronquite catarral, traqueobronquite, traqueíte, sem especificar o curso. Normalmente, essas dificuldades ocorrem em pessoas com mais de 15 anos.
- A bronquite crônica simples não complicada na CID-10 é designada como J41, caracterizada por tosse úmida e liberação de exsudato purulento e mucopurulento. Tanto os brônquios pequenos quanto os grandes estão envolvidos em reações inflamatórias, enquanto o paciente não apresenta sintomas de obstrução brônquica (inclusive de acordo com a função respiratória).
- Código J42 - HB, traqueíte crônica e traqueobronquite sem especificação.
- Enfisema não associado a trauma. Esta é uma das complicações mais comuns da DPOC na CID-10, rotulada como J43.
- Outras DPOC na CID-10 são rotuladas com o número J44.
- Código J45 - asma.
- J46 - estado asmático.
- J47 no classificador internacional CID-10 - bronquiectasia. É caracterizada por alteração irreversível, expansão e deformação dos brônquios com processo supurativo nos mesmos.
A etiologia da bronquite crônica é diversa. Muitos especialistas consideram que o papel principal no desenvolvimento do processo inflamatório pertence aos poluentes (compostos químicos, poeira, fumaça). A análise dos dados estatísticos mostra que esta doença ocorre em fumantes quatro vezes mais frequentemente do que em não fumantes. Ao mesmo tempo, a HB no contexto do tabagismo, via de regra, é obstrutiva.

Substâncias tóxicas irritam o endotélio dos brônquios, provocam o desenvolvimento de uma reação inflamatória e ativam a formação de muco. A violação da secreção da mucosa, do transporte mucociliar (sistema de limpeza brônquica) leva à facilitação da infecção da árvore brônquica, à criação de condições favoráveis à reprodução da flora oportunista, que normalmente vive na orofaringe e nasofaringe. Se for estabelecido o diagnóstico de "bronquite crônica", então, talvez, a etiologia da doença esteja associada a fatores endógenos:
- violação do metabolismo de substâncias;
- doenças crônicas dos sistemas cardiovascular e respiratório, incluindo anomalias de desenvolvimento;
- perturbação do sistema endócrino;
- predisposição genética;
- patologia da nasofaringe, incluindo trauma;
- patologias respiratórias agudas;
- disfunção de sistemas enzimáticos;
- alcoolismo;
- invasão helmíntica.
Via de regra, a bronquite piora no outono e na primavera. Os fatores de risco para o desenvolvimento da doença incluem o seguinte:
- SARS;
- falta de vacinação contra pneumococo e infecção hemofílica;
- fumar;
- viver num clima húmido e desfavorável;
- secagem excessiva do ar em instalações residenciais;
- reações alérgicas e predisposição a elas.
Se nos adultos a doença, via de regra, se desenvolve devido à exposição a substâncias irritantes (poeira, produtos químicos, fumaça de tabaco), nas crianças a infecção vem à tona. Com o que isso está conectado? A questão é que em infância o sistema imunológico ainda não está totalmente desenvolvido. Vírus respiratórios e infecções bacterianas particularmente agressivos circulam em instituições pré-escolares e educacionais.
Os sinais de bronquite crônica dependem em grande parte da duração, da fase da doença e da presença de complicações. Manifestações clínicas da doença:
- falta de ar;
- dificuldade em respirar de acordo com o tipo expiratório (no caso de bronquite crônica obstrutiva);
- estertores secos e úmidos, que mudam com a tosse;
- sintomas de intoxicação: fraqueza, letargia, perda de apetite;
- temperatura subfebril (pode persistir por muito tempo);
- tosse com secreção mucopurulenta ou purulenta.

A bronquite é perigosa para a saúde de crianças e adultos. A sintomatologia da manifestação da patologia depende de muitos fatores:
- a duração da doença;
- a presença de quaisquer complicações;
- fases do desenvolvimento da doença, etc.
Sobre Estágios iniciais desenvolvimento da patologia, os pacientes queixam-se de tosse que ocorre principalmente pela manhã. Com a progressão da doença, surge a falta de ar, primeiro durante os esforços físicos e depois de alguns anos em repouso.
No contexto da obstrução brônquica, desenvolve-se insuficiência cardiopulmonar.
Os sintomas de exacerbação da bronquite crônica não obstrutiva manifestam-se da seguinte forma:
- hipertermia;
- tosse;
- dor de cabeça;
- Mal-estar;
- expectoração;
- sudorese;
- mialgia;
- diminuição da capacidade de trabalho.
Nos estágios iniciais do desenvolvimento da doença - tosse seca. A bronquite crônica simples (não obstrutiva) é caracterizada pela sazonalidade das exacerbações. A expectoração mucosa e aquosa é um sintoma típico de bronquite catarral. No início da doença, a tosse não incomoda o paciente, mas com a progressão da patologia intensifica-se e torna-se paroxística. O principal sintoma da bronquite purulenta é a liberação de exsudato purulento, cuja quantidade depende da prevalência e gravidade da inflamação na parede brônquica. Os principais sinais de bronquite obstrutiva crônica são:
- tosse seca ou improdutiva, inicialmente predominantemente pela manhã;
- dispneia de natureza expiratória (dificuldade para expirar) inicialmente durante esforço físico, tosse, mudança de clima, depois em repouso;
- aumento da tosse, falta de ar e aumento da quantidade de expectoração durante uma exacerbação;
- com a percussão, ouve-se um som em caixa, o quadro auscultatório inclui enfraquecimento da respiração ou é difícil com uma expiração prolongada, estertores sibilantes e secos na expiração;
- durante a exacerbação, também podem ocorrer estertores úmidos;
- cianose difusa.
Se a doença for de origem infecciosa, o paciente apresenta sintomas de intoxicação geral do corpo;
- disfunção digestiva;
- falta de apetite;
- dor de cabeça;
- hipertermia;
- fraqueza geral.
A bronquite obstrutiva crônica é perigosa para a saúde do paciente, pois sem terapia adequada é complicada por cor pulmonale, insuficiência respiratória e cardíaca. A bronquite asmática é caracterizada por obstrução brônquica, que se manifesta principalmente na forma de broncoespasmo devido à sensibilização e hiperreatividade dos brônquios.
A doença progride de diferentes maneiras. Em alguns pacientes, a bronquite crônica é atípica, ou seja, sem sintomas pronunciados, em outros a doença progride e agrava sob a influência de diversos fatores endógenos e exógenos. Via de regra, os sintomas da bronquite crônica aparecem gradualmente. A clínica da doença, via de regra, se manifesta na forma de tosse que ocorre pela manhã. Com a progressão da patologia, os pacientes queixam-se de tosse noturna e diurna, que é agravada pela presença de irritantes (ar frio, fumaça de tabaco, poeira, etc.). A quantidade de exsudato aumenta, com o tempo adquire caráter purulento ou mucopurulento. Em alguns pacientes, a dispneia é observada e progride. Na maioria dos casos, a patologia apresentada é complicada por estenose brônquica e esclerose da parede brônquica.

Sinais de exacerbação
O clima úmido e frio provoca uma exacerbação da doença. Sinais de exacerbação - calafrios, hiperidrose (sudorese excessiva), aumento da tosse. A adição de agentes infecciosos (estafilococos, vírus, micoplasmas, pneumococos, estreptococos) piora o curso da doença, o que leva à generalização do processo inflamatório para as camadas mais profundas da parede brônquica. Como resultado da exposição a bactérias, o epitélio secretor é danificado, assim como as fibras musculares e elásticas dos brônquios e bronquíolos. Devido ao acúmulo de exsudato purulento na luz dos brônquios, a tosse se intensifica, surge falta de ar, mal-estar geral, fadiga, suores noturnos e, às vezes, aumento da temperatura corporal.
Possíveis complicações
Todas as complicações da bronquite crônica podem ser classificadas em dois grupos:
- pela evolução da doença (expansão enfisematosa dos pulmões, pneumosclerose generalizada, insuficiência respiratória, hemoptise, "cor pulmonale");
- causada por infecção (componente bronco-obstrutivo, bronquiectasias, pneumonia, broncopneumonia).
Freqüentemente, a bronquite crônica termina em incapacidade.
- Pneumonia aguda
Os principais sintomas da pneumonia aguda incluem os seguintes sintomas:
- arrepios;
- hiperfadiga;
- hipertermia acima de 38 graus;
- dor no peito associada ao ato de respirar;
- tosse úmida;
- fadiga;
- dor de cabeça;
- mialgia;
- fraqueza geral;
- falta de ar;
- diminuição do apetite.
Pode-se notar que os principais sinais de broncopneumonia são tosse, hipertermia, dados de ausculta e percussão, além de dados radiológicos e laboratoriais. No processo de ausculta, são detectados crepitação, estertores úmidos, enfraquecimento da respiração na área afetada do tecido pulmonar. A inflamação dos pulmões de curso agudo ou fulminante é acompanhada de febre. Nas radiografias, as alterações nos tecidos dos pulmões são claramente visíveis. Disponibilidade processos inflamatórios os pulmões também podem ser identificados pelo hemograma: leucocitose (o número de glóbulos brancos aumenta), neutrofilia com desvio para a esquerda, aumento da VHS.
- Enfisema pulmonar
A doença é caracterizada pela expansão patológica do parênquima pulmonar. Devido ao desenvolvimento de processos patológicos nos alvéolos, eles perdem a plasticidade, o que leva à violação das trocas gasosas nos pulmões. Os principais sinais de patologia incluem os seguintes sintomas:
- cianose difusa;
- falta de ar;
- um aumento no volume do peito.
A falta de O2 atrapalha o funcionamento de todos os órgãos e sistemas do corpo do paciente.
- "Pulmão Coração"
Às vezes, a bronquite crônica é complicada por uma patologia chamada "cor pulmonale". Esta doença é caracterizada por um aumento no tamanho do coração direito. Esses processos patológicos aumentam a pressão na circulação pulmonar, fazendo com que o coração transborde de sangue e aumente de volume. Os principais sinais clínicos de "cor pulmonale":
- hiperidrose;
- dispneia, agravada ao deitar;
- fortes dores de cabeça;
- inchaço das veias do pescoço;
- dor no coração que não é aliviada pela nitroglicerina;
- a presença de edema.
Sem terapia adequada, a doença progride, desenvolve-se distrofia miocárdica, o que agrava ainda mais a insuficiência cardíaca.
Bases patogenéticas
A patogênese da bronquite crônica está associada a uma violação da proteção broncopulmonar local (diminuição da produção de surfactante, imunoglobulinas, lisozima, diminuição da atividade da α1-antitripsina, diminuição da função do epitélio ciliado, T-killers e Supressores T).
A ativação dos fatores acima leva ao desenvolvimento da tríade patogenética: hipercrinia-discrinia-mucostase. Na hipercrinia, observa-se a ativação das glândulas brônquicas, resultando no acúmulo de uma grande quantidade de muco na luz dos brônquios. Com a mucostase, observa-se estagnação do exsudato espesso nos brônquios.
O exame endoscópico revela hiperemia da mucosa, acúmulo de exsudato purulento nos brônquios. Sobre estágios finais o desenvolvimento da doença nas paredes dos brônquios revela alterações atróficas e escleróticas.
O diagnóstico da bronquite crônica é feito com base em dados anamnésicos, resultados de estudos instrumentais e laboratoriais. Os principais sintomas auscultatórios da doença incluem: chiado no peito, respiração difícil (enfraquecida nas fases posteriores) e expiração prolongada. Na presença de enfisema, um som característico de percussão em caixa é tocado. A utilização da radiografia pulmonar permite diferenciar a bronquite crônica da pneumonia, da fibrose cística, do câncer e da tuberculose pulmonar.

A broncoscopia permite determinar a arquitetura da árvore brônquica, a natureza da inflamação e excluir a presença de bronquiectasias.
Com a ajuda de análises organolépticas e microscópicas do escarro, determinam-se sua cor, a natureza do exsudato e o número de leucócitos. O exame bacteriano permite ver a presença de agentes infecciosos. A espirometria (exame da função respiratória) ajuda a determinar a gravidade das violações da função respiratória externa.
Um exame de sangue laboratorial inclui a determinação da quantidade de proteína total, bem como de suas frações proteicas (proteínas e proteínas), fibrina, seromucóide, imunoglobulinas e ácidos siálicos.
Métodos de diagnóstico adicionais incluem:
- broncografia (realizada para diagnosticar bronquiectasias);
- tomografia computadorizada (ajuda a determinar a gravidade da DPOC, exclui oncologia);
- oximetria de pulso (determina o teor de oxigênio no sangue);
- biópsia direcionada (um pedaço da parede do brônquio é retirado para análise);
- pico de fluxo (determina o pico de fluxo expiratório, permite identificar asma brônquica);
- ECG (permite excluir gênese cardíaca de falta de ar e tosse);
- pneumotacometria (realizada para avaliar a velocidade do fluxo de ar durante a inspiração e expiração);
- ecocardiografia.
O diagnóstico por raios X ajuda a diferenciar a bronquite crônica de outras doenças acompanhadas de tosse prolongada e falta de ar (tuberculose pulmonar, fibrose cística, câncer de pulmão, bronquiectasia). Para diagnosticar CB de origem alérgica, é necessária a realização de testes de alergia.
Ao prescrever terapia adequada e altamente eficaz, os médicos são guiados pelo livro de referência da CID-10. Se o paciente for diagnosticado com bronquite crônica, o tratamento deve ser abrangente, pois não é tão fácil livrar-se dos sintomas da patologia acima. As medidas terapêuticas e preventivas visam prevenir uma maior deterioração do estado do paciente, prolongando os períodos de remissão e reduzindo a taxa de progressão da patologia.

Ao escolher um regime de tratamento, o médico está atento ao estado do paciente, ao sexo, à idade, às condições de vida social e às causas da doença. Muitos especialistas argumentam que a inflamação crônica dos brônquios com componente obstrutivo é um processo irreversível, mas você pode conviver com a patologia se comer racionalmente, aumentar a resistência imunológica do corpo e prevenir doenças infecciosas. Surge uma questão lógica: como tratar a bronquite crônica? A seguir apresentaremos as principais orientações de tratamento da bronquite crônica.
Terapia médica
Tratamento médico bronquite crônica - não é uma tarefa fácil exigindo muito tempo. Antes de tomar medicamentos, você deve consultar um pneumologista experiente. O tratamento medicamentoso inclui antibioticoterapia, expectorantes, terapia vitamínica, imunomoduladores e broncodilatadores. A tabela mostra a antibioticoterapia dependendo do tipo de bronquite.
| Patologia | Característica | Tratamento, drogas |
| Bronquite crônica, sem complicações | A duração da tosse é de cerca de três meses por ano, não há complicações pulmonares e cardíacas, a idade é inferior a 65 anos, a frequência das exacerbações é inferior a quatro vezes por ano, são semeados pneumococos, Haemophilus influenzae, Moraxella | Antibióticos tetraciclinas ("Doxiciclina", "Tetraciclina" não são prescritos para crianças) e séries de penicilinas ("Panklav", "Amoxicilina", "Augmentin"), macrolídeos ("Azitromicina", "Claritromicina") |
| Bronquite crônica complicada | Mais de quatro recidivas por ano, a idade do paciente é superior a 65 anos, o volume expiratório forçado é inferior a 50% do normal, há complicações do sistema cardíaco e respiratório, estafilococos, Klebsiella também são semeados. | Penicilinas protegidas ("Unasin", "Amoxiclav", "Flemoclav"). Cefalosporinas (Cefalexina, Suprax, Cefaclor, Cefpodoxima Proxetil, Cefalexina, Cefadroxil, Cefixima). Fluoroquinolonas respiratórias ("Tavanic", "Sparflo"). Carbapenêmicos. |
| Bronquite aguda | Etiologia viral | Expectorantes ("Acetilcisteína", "Bromexina", "Ambroxol"), inalações, consumo excessivo de álcool, repouso na cama, medicamentos antibacterianos estritamente de acordo com as indicações. |
| Bronquite por clamídia e micoplasma | Desenvolve-se em pacientes imunocomprometidos, em crianças idade pré-escolar, adolescentes. | Tetraciclinas ("Rondomicina", "Metaciclina"). Macrólidos ("Fromilid", "Vilprafen"). Fluoroquinolonas (Ciprofloxacina, Levofloxacina, Sparfloxacina). |
O regime terapêutico para bronquite não obstrutiva inclui expectorantes. O tipo de tosse determina a escolha do medicamento. Na tosse seca, são utilizados antitússicos (Levopront, Bitiodin, Helicidina, Libeksin) e bloqueadores do reflexo da tosse (Sedotussin, Sinekod, Kodipront, Codeine, Dimemorphan, Ethylmorphine ”, “Tecodin”, “Glauvent”, “Tusuprex”, “ Dionina”).

Na tosse produtiva, são prescritos medicamentos que aumentam a secreção de escarro (Ambroxol, Lazolvan, Thermopsis, Tussin). Na presença de expectoração viscosa, são utilizados mucolíticos-mucoreguladores (ACC, Carbocisteína, Mukosolvin, Erdostein) e enzimas proteolíticas (proteases, tripsina, α-quimotripsina, pepsina, estreptoquinase, renina).
No tratamento da bronquite obstrutiva, estão indicados broncodilatadores (metilxantinas, fenoterol, formoterol, salmeterol, saltos, inclusive em combinação com GCS - Biasten, Symbicort, m-colinolíticos) e expectorantes. Quando um componente infeccioso está associado à bronquite obstrutiva, são adicionados medicamentos antimicrobianos (Cefazolina, Azitromicina, Cefaclor, Amoxicilina, Doxiciclina, Levofloxacina, Claritromicina, Sparfloxacina, Piperacilina).
 Antibióticos para bronquite crônica devem ser prescritos após exame de escarro. Após realizar os exames adequados, o médico receberá informações sobre a sensibilidade das bactérias a um determinado medicamento. Assim, os médicos selecionam o medicamento mais eficaz para o tratamento da bronquite. Nos casos em que é impossível realizar os estudos acima, os médicos prescrevem medicamentos protegidos (antibióticos) da série da penicilina.
Antibióticos para bronquite crônica devem ser prescritos após exame de escarro. Após realizar os exames adequados, o médico receberá informações sobre a sensibilidade das bactérias a um determinado medicamento. Assim, os médicos selecionam o medicamento mais eficaz para o tratamento da bronquite. Nos casos em que é impossível realizar os estudos acima, os médicos prescrevem medicamentos protegidos (antibióticos) da série da penicilina.
Os medicamentos modernos ("Augmentin", "Panklav", "Amoxiclav") são muito eficazes contra a maioria das bactérias gram-negativas e gram-positivas. A principal vantagem dos medicamentos apresentados são os efeitos colaterais relativamente fracos. Vale ressaltar que esses medicamentos são ineficazes no combate às formas avançadas da doença.
Para sair da fase aguda, são utilizados anticolinérgicos (Spiriva, Atrovent, em combinação com antagonistas β-2 Berodual), glicocorticóides (Pulmicort, Bekotid, Beclomet, Flixotide, Asmanex) ), inibidores da enzima fosfodiesterase ("Teofilina"). Em caso de violação do sistema cardiovascular, são prescritos glicosídeos cardíacos, oxigenoterapia e diuréticos.
No tratamento da bronquite purulenta, além dos medicamentos que regulam a depuração mucociliar, estão indicados os antimicrobianos. Como os antimicrobianos pioram as propriedades reológicas do escarro, devem ser usados com mucolíticos (Ambroxol, Acetilcisteína, Carbocisteína).
Para se livrar consequências negativas Recentemente, a bronquite crônica recebeu cada vez mais prescrição de medicamentos imunoestimulantes. Para isso, você pode usar "T-activin" e "Timalin". O efeito imunoestimulante é demonstrado não apenas pelas preparações biogênicas de timo, mas também por ácido ascórbico e retinol.
Táticas terapêuticas na infância
Em crianças, a bronquite crônica e sua exacerbação são registradas com menos frequência do que em adultos. Se em adultos a bronquite aguda, via de regra, tem etiologia viral e não requer o uso de agentes antibacterianos, então em crianças esta doença pode estar associada a uma camada de microflora bacteriana (clamídia, pneumococo, micoplasma).

Para eliminar esta doença, pode ser necessária antibioticoterapia (Amoxicilina, Sumamed, Azitromicina, Roxitromicina, Claritromicina, Netilmicina, Amicacina). No tratamento da bronquite Atenção especial deve ser dada à nutrição da criança. A dieta deve ser rica em vitaminas solúveis em água e gordura. Além disso, você precisa dar à criança ácidos nicotínico (vitamina B5) e ascórbico (vitamina C). Bons resultados são obtidos com a indicação de imunomoduladores: Polioxidônio, Metiluracil, Levamisol, Extrato de Aloe vera.
A inalação de óleos essenciais de alecrim, abeto, eucalipto, cânfora, alho e cebola fitoncidas tem efeito antiinflamatório e expectorante. Vale ressaltar desde já que você não conseguirá se livrar dos sintomas da bronquite usando apenas óleos essenciais. A inalação de vapor é ineficaz, é melhor usar um nebulizador. Este dispositivo fornece atomização máxima medicação. Para obter efeito terapêutico, são prescritas inalações com antiinflamatórios (Chlorophyllipt, Rotokan) e antissépticos (Dioxidin).
A terapia da bronquite crônica em crianças é realizada de acordo com os mesmos princípios dos adultos, com ajuste de dose. Alguns tipos de medicamentos não são indicados para crianças. Um bom efeito é o uso de nebulizador, tratamento de spa.
Critérios de desempenho
A avaliação da eficácia do tratamento é realizada de acordo com os seguintes critérios:
- eficácia clínica da terapia (redução significativa ou desaparecimento completo dos sinais de exacerbação da bronquite crônica ao final do tratamento);
- eficácia bacteriológica (erradicação de um microrganismo etiologicamente significativo).
Efeitos colaterais
O uso de drogas pode levar ao desenvolvimento efeitos colaterais no corpo do paciente:
- náusea;
- erupção cutânea;
- dor de cabeça;
- aumento da atividade das enzimas hepáticas;
- diarréia;
- icterícia;
- vomitar;
- angioedema;
- perda de apetite;
- Reações alérgicas;
- dor nas articulações;
- nefrite intersticial;
- coceira na pele, urticária;
- colite;
- lesões micóticas na cavidade oral (observadas com mais frequência em idosos e em pacientes com sistema imunológico enfraquecido);
- complicações hematológicas.
Caso ocorram efeitos colaterais, é necessário informar o médico, mas não cancele o tratamento prescrito por conta própria.
Ações preventivas
A prevenção da bronquite crônica visa prevenir a recorrência da doença e eliminar o fator etiológico. Um de pontos importantes prevenção de doenças - cessação do tabagismo. É importante levar um estilo de vida saudável - praticar esportes (corrida, caminhada, natação, aeróbica, ciclismo, etc.), endurecer, alimentar-se racionalmente, tomar vitaminas de origem natural. Pacientes suscetíveis à doença devem evitar situações estressantes e hipotermia.
A vacinação anual contra a gripe reduz a probabilidade de SARS no período outono-primavera e, portanto, pode ser recomendada para a prevenção da bronquite crônica. Seguindo recomendações simples, você esquecerá para sempre o que é bronquite.
A prevenção da bronquite crônica em bebês deve incluir o fortalecimento geral do corpo, o aumento da resistência imunológica e a implementação de medidas especiais exercícios de respiração. Somente seguindo todas as recomendações do seu médico você poderá se livrar desta doença insidiosa para sempre.
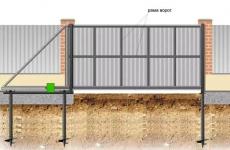
A doença inflamatória prolongada dos brônquios, que ocorre com recidivas frequentes, tosse, expectoração e falta de ar, é chamada pelo termo geral - doença pulmonar obstrutiva crônica, abreviada como DPOC.
O desenvolvimento da patologia é facilitado pelas más condições ambientais, trabalho em ambientes com ar poluído e outros fatores que provocam doenças do aparelho pulmonar.
Doença pulmonar obstrutiva crônica (DPOC) – o que é?
O termo DPOC apareceu há relativamente pouco tempo, cerca de 30 anos atrás. Basicamente, a doença preocupa os fumantes. A DPOC é uma doença de evolução constante, com períodos de remissão curta ou longa, uma pessoa doente necessita de cuidados médicos durante toda a vida.
A doença pulmonar obstrutiva crônica é uma patologia acompanhada por restrição do fluxo de ar no trato respiratório.
Com o tempo, a doença progride, o quadro piora.
DPOC: estágios da doença
Existem vários estágios desta doença:
- Zero. Este é um estado de pré-doença, ou seja, existem certos riscos de desenvolver DPOC. Acompanhado de tosse persistente.
- Primeiro. É considerada uma fase de curso leve, enquanto a tosse é crônica, os distúrbios obstrutivos são quase imperceptíveis. Portanto, o diagnóstico nesta fase é muito raramente feito.
- Na segunda etapa há falta de ar durante o esforço físico, a tosse fica mais intensa. Este período é classificado como moderado.
- Terceira etapa considerada grave. A respiração é significativamente difícil, a falta de ar aparece mesmo em repouso, e não apenas durante o esforço físico. A obstrução em pulmões exprime-se fortemente.
- Quarta etapa a doença é considerada fatal. Os brônquios estão obstruídos e pode ocorrer cor pulmonale. Uma pessoa com esta forma da doença é considerada deficiente.
 Um fator importante é a irritação constante da mucosa brônquica com fumaça, poeira ou gases, além de micróbios (gripe, coqueluche, difteria).
Um fator importante é a irritação constante da mucosa brônquica com fumaça, poeira ou gases, além de micróbios (gripe, coqueluche, difteria).
Isso leva à substituição do epitélio ciliado, plano e multicamadas, com deformação da árvore brônquica, o que contribui para o acúmulo de escarro e ocorrência de obstrução.
Existem certas causas que podem afetar o aparecimento e o desenvolvimento da doença pulmonar obstrutiva crônica. Esses incluem:
Fumar.É considerada a principal causa da doença. A fumaça do cigarro contém substâncias que irritam o trato respiratório e provocam inflamação.
Isso danifica os pneumócitos (células pulmonares). Os fumantes de longa data têm maior probabilidade de desenvolver enfisema, o que leva à DPOC.
O tabagismo passivo também é um fator no desenvolvimento de doença pulmonar obstrutiva crônica.
processos patológicos. No enfisema, as células afetadas liberam substâncias tóxicas que danificam a mucosa.
Como resultado, ocorre insuficiência respiratória devido ao estreitamento das vias aéreas.
Ecologia desempenha um papel importante no desenvolvimento da doença. O ar poluído e empoeirado que entra nos pulmões causa irritação e inflamação.
O trabalho constante em áreas não ventiladas também contribui para a ocorrência da DPOC.
Distúrbios genéticos- não é uma causa muito comum, mas às vezes torna-se um fator decisivo no desenvolvimento da obstrução pulmonar.
Bactérias e vírus- causar exacerbações, mais frequentemente - pneumococos, estreptococos, E. coli.
Cada exacerbação subsequente aprofunda a patologia existente e leva a novas recaídas.
Doença pulmonar obstrutiva crônica: sintomas e clínica

Nos estágios iniciais, a doença é assintomática, por isso nesse período é difícil de diagnosticar. No futuro, certos sinais aparecerão.
A doença pulmonar obstrutiva crônica se desenvolve de duas maneiras, cada uma com seus próprios sintomas. Se a doença progride de acordo com o tipo enfisematoso, é caracterizada por:
- Falta de ar com pouco esforço físico;
- Tosse com expectoração escassa;
- Pele com tonalidade rosa pálido, perda de peso;
- Nas fases posteriores, a respiração torna-se difícil e ocorre asfixia.
Se a doença se desenvolver como bronquite crônica, seus sinais são:
- Tosse persistente, mesmo nas fases iniciais;
- Secreção de escarro;
- A falta de ar está presente, porém, não é a mesma que no enfisema;
- À tarde e à noite os sintomas da doença aumentam;
- Nas fases posteriores, a pele do paciente fica azulada devido à constante falta de oxigênio;
- Pode haver insuficiência cardíaca e, como resultado, inchaço do corpo.
A doença piora no inverno, no verão pode não haver sintomas.
Em pessoas com humor alérgico, as crises de asma ocorrem na primavera e durante o período de floração das plantas, são acompanhadas de urticária, rinite e intolerância a medicamentos.
Diagnóstico de DPOC
Para fazer um diagnóstico preciso, os especialistas usam os seguintes métodos:
- Análise de sangue e exame bacteriológico;
- As funções da respiração externa estão sendo estudadas;
- É realizado exame de raios X;
- Um ECG pode ser usado para determinar a condição do coração;
- Um exame broncoscópico é realizado.
A ausculta revelou estertores secos de localização dispersa. Focos persistentes de sibilância certeira indicam a formação de pneumosclerose.
Doença pulmonar obstrutiva crônica: tratamento e reabilitação
 Dependendo dos sintomas, o tratamento da DPOC visa eliminar as causas que provocam o desenvolvimento da doença. Deve ser abrangente e incluir:
Dependendo dos sintomas, o tratamento da DPOC visa eliminar as causas que provocam o desenvolvimento da doença. Deve ser abrangente e incluir:
- Parar de fumar é importante, caso contrário o tratamento não dará resultado.
- Dieta. Nutrição apropriada ajuda a manter todo o corpo em ordem e não permite a queda do sistema imunológico.
- Tratamento médico. É prescrito por um médico, é necessário seguir todas as instruções para obter um resultado positivo.
- Os pneumologistas prescrevem oxigenoterapia. É de grande benefício e ajuda a prolongar a vida do paciente.
- Reabilitação pulmonar. Os exercícios respiratórios são frequentemente usados para tratar a DPOC.
- O método cirúrgico é utilizado na ausência de resultados no tratamento medicamentoso.
A DPOC pode ser tratada em casa, tomando todos os medicamentos prescritos. Além disso, utiliza-se a medicina tradicional - infusões e decocções que ajudam a limpar os brônquios e a reduzir a tosse. Métodos populares não pode substituir o tratamento!
Via de regra, o tratamento da DPOC é realizado em conjunto com o tratamento da asma - essas doenças se acompanham.
 A doença, se não tratada, progride constantemente e o quadro do paciente piora. Além disso, surgem as seguintes complicações:
A doença, se não tratada, progride constantemente e o quadro do paciente piora. Além disso, surgem as seguintes complicações:
- Exacerbações periódicas, respiração perturbada;
- Comprometimento da memória devido à deficiência de oxigênio no cérebro;
- Existe uma doença cardíaca;
- Perda de apetite, redução da qualidade de vida;
- A doença pode levar ao câncer de pulmão;
- Existem problemas com ossos e articulações.
Nos estágios terminais, formam-se deformidades brônquicas grosseiras (bronquiectasias) e focos de fibrose do tecido pulmonar.
Medidas de prevenção da DPOC
Para prevenir a ocorrência e o desenvolvimento da doença, é necessário seguir dicas simples:
- Pare de fumar;
- Procure não estar em locais com ar poluído;
- Alterar condições de trabalho prejudiciais;
- Tente não esfriar demais;
- Trate todas as doenças dos pulmões e do trato respiratório a tempo.
A doença pulmonar obstrutiva crônica é perigosa para a vida humana, por isso vale a pena fazer um esforço para evitá-la. E se tal diagnóstico já tiver sido feito, todas as prescrições médicas devem ser seguidas.
Classificação da DPOC de acordo com CID 10
De acordo com a classificação internacional de doenças CID 10, a doença pulmonar obstrutiva crônica possui os códigos J43 e J44 - enfisema e outras doenças pulmonares obstrutivas.
Mais J44:
- J44.0 Doença pulmonar obstrutiva crônica com infecção respiratória aguda do trato respiratório inferior
- J44.1 Doença pulmonar obstrutiva crônica com exacerbação, não especificada
- J44.8 Doença pulmonar obstrutiva crônica, outra especificada
- J44.9 Doença pulmonar obstrutiva crônica, não especificada
Mais J43:
- Síndrome de J43.0 McLeod
- J43.1 Enfisema panlobular
- J43.2 Enfisema centrolobular
- J43.8 Enfisema outro
- J43.9 Enfisema
A doença pulmonar obstrutiva crônica, ou DPOC, é um dos problemas de saúde mais comuns em humanos atualmente. Isto se deve ao estado deplorável do nosso meio ambiente.
A qualidade do ar que uma pessoa inala deteriorou-se visivelmente, o que não pode deixar de afetar a saúde dos órgãos responsáveis pelo processo de troca de ar.
O que é DPOC?
DPOC - é um termo geral para muitas doenças respiratórias, como, e. Também pode incluir outras doenças respiratórias.
O fator causal mais comum é o tabagismo.
Processos inflamatórios nos pulmões provocados pela exposição a gases de exaustão, diversas impurezas atmosféricas, fumaça de cigarro (não está excluído o tabagismo passivo) são processos fundamentais para o desenvolvimento da DPOC.
Segundo estatísticas da Organização Mundial da Saúde (OMS) - A doença pulmonar obstrutiva crônica em adultos, ocupa a quarta posição na taxa de mortalidade.
Pessoas que sofrem desta doença morrem devido ao desenvolvimento de complicações como:
- Parada respiratória;
- doenças cardiovasculares (causadas pela DPOC).
Esta doença, com diagnóstico adequado nos estágios iniciais de desenvolvimento, é totalmente tratada, utilizando uma série de ações para prevenir esta doença, é possível prevenir o seu desenvolvimento.
De acordo com µb 10 são codificados comoJ.44.0 - se a DPOC se desenvolver em conjunto com a afectação do tracto respiratório inferior. O Código para a Classificação Internacional de Doenças 10 ajuda a sistematizar e rastrear estatísticas para cada doença.
A DPOC microbiana 10 com código J44.9 é refletida em caso de gênese indeterminada.
Sinais de DPOC
Os sintomas e sinais podem incluir:
- fadiga;
- falta de ar
- dispneia paroxística noturna (DPN);
- chiado ao respirar;
- tosse com expectoração (mucosa e/ou purulenta);
- febre
- dor no peito.
Fatores de risco
- Na maior parte, o fator mais prejudicial e frequentemente encontrado é o tabagismo. A fumaça do tabaco e o alcatrão de cigarro afetam negativamente todos os órgãos respiratórios. O tabagismo passivo não é menos prejudicial, mas, pelo contrário, ainda mais perigoso. Uma pessoa próxima de um fumante consome uma quantidade de fumaça muito maior do que ela. A categoria de pessoas que fumam coloca em risco não só a si mesmas, mas também as pessoas ao seu redor. Entre o grupo de fumantes inveterados, são diagnosticadas aproximadamente 15-20% das manifestações clínicas da DPOC.
- predisposição genética. Um exemplo de distúrbios que levam a esta doença são condições como:
- deficiência de alfa-antitripsina (em pessoas que nunca fumaram e aumenta o risco da doença em fumantes);
- bactérias. A exacerbação da doença em questão pode ser influenciada por bactérias de grupos como Haemophilus influenza, Moraxella catarrhalis. Outro tipo de bactéria que afeta o desenvolvimento da doença é o Streptococcus pneumoniae;
- Risco ocupacional (poeira, vapores de diversos ácidos e álcalis, massas nocivas liberadas de produtos químicos);
- Hiperreatividade brônquica.
Patogênese
Com a exposição prolongada a qualquer fator de risco no corpo humano, desenvolve-se inflamação crônica das paredes dos brônquios. O dano mais provável é o distal (localizado na proximidade máxima dos alvéolos e do parênquima pulmonar).
A produção e excreção de muco são prejudicadas. Pequenos brônquios ficam obstruídos e várias infecções se desenvolvem nesse contexto. As células musculares morrem e são substituídas por tecido conjuntivo. Como resultado, desenvolve-se enfisema - o tecido pulmonar transborda de ar por causa disso, sua elasticidade diminui acentuadamente.
Dos brônquios danificados pelo enfisema, o ar é liberado com grande dificuldade. O volume de ar é reduzido porque a troca gasosa não é de qualidade adequada. Como resultado, um dos principais sintomas se manifesta - falta de ar. Com esforço ou apenas caminhada, a falta de ar cria um efeito crescente.
Como resultado da insuficiência respiratória, desenvolve-se hipóxia. Com a exposição prolongada à hipóxia no corpo humano, os lúmens dos vasos pulmonares diminuem, o que leva a (durante o curso desta doença, desenvolve-se um aumento e expansão das seções direitas do coração).
Classificação
Esta doença é classificada de acordo com a gravidade do curso e o quadro clínico.
- Latente, quase impossível de reconhecer, não apresenta sintomas pronunciados.
- Médio, manifestou tosse pela manhã (com catarro ou seca). Falta de ar com mais frequência com pequenos esforços físicos.
- Curso severo, ocorre de forma crônica e é acompanhada por crises de tosse intensa com produção de expectoração e falta de ar frequente.
- O quarto estágio pode ser fatal, caracterizado por tosse persistente, falta de ar mesmo em repouso e rápida diminuição do peso corporal.
Agravamento
Vamos dar uma olhada no que é uma exacerbação da DPOC.
Esta é uma condição em que o curso da doença é agravado. O quadro clínico piora, a falta de ar aumenta, as crises de tosse tornam-se mais frequentes e intensificam-se. Há uma depressão geral do corpo. O tratamento utilizado anteriormente não traz efeito positivo. Na maioria dos casos, o paciente necessita de internação, revisão e ajuste do tratamento previamente prescrito.
Um estado de exacerbação pode se desenvolver no contexto de uma doença anterior (IRA, infecções bacterianas). Uma infecção comum do trato respiratório superior em uma pessoa com DPOC é uma condição na qual a funcionalidade dos pulmões é bastante reduzida. O período de normalização é adiado por mais tempo.
Uma condição como uma exacerbação da DPOC é diagnosticada com base em manifestações sintomáticas, queixas do paciente, hardware e estudos laboratoriais).
Como a DPOC afeta o corpo

Qualquer doença de natureza crônica tem um impacto negativo no organismo em geral. Portanto, a DPOC leva a distúrbios que parecem não ter nada a ver com a estrutura fisiológica dos pulmões.
- Violação das funções dos músculos intercostais (participam no ato de respirar), pode ocorrer atrofia muscular;
- Diminuição da filtração glomerular dos rins;
- O risco aumenta;
- Memória diminuída;
- Tendência à depressão;
- Diminuição das funções protetoras do corpo.
Diagnóstico
- Análise de sangue. Esta análiseé obrigatória para o diagnóstico de DPOC. No estágio agudo, pode-se detectar um aumento da leucocitose neutrofílica. Em pacientes com desenvolvimento de hipóxia, há aumento no número de glóbulos vermelhos, VHS baixa e aumento da hemoglobina.
- Análise de escarro, o que é - este é o procedimento mais importante para pacientes que produzem escarro. Os resultados de tal análise podem fornecer respostas a muitas perguntas. A natureza da inflamação, o grau de sua gravidade. Também é possível rastrear a presença de células atípicas, nessas doenças é necessário ter certeza de que não há doença oncológica.
A expectoração em pacientes com DPOC é mucosa e, na fase aguda, pode ser purulenta. A viscosidade do escarro aumenta, assim como sua quantidade, a cor torna-se esverdeada com listras amarelas.
A análise do escarro ainda é necessária para esses pacientes, pois graças a ela é possível descobrir os agentes causadores da infecção e sua resistência a um determinado antibacteriano.
- O método de diagnóstico radiográfico é obrigatório para o correto diagnóstico e exclusão de outras doenças pulmonares (muitas doenças do aparelho respiratório podem apresentar quadro clínico semelhante). Uma radiografia é feita em duas posições, frontal e lateral.
Durante períodos de exacerbações, permite excluir ou.
- Um ECG é usado para excluir ou confirmar o diagnóstico de cor pulmonale (hipertrofia dos músculos do coração direito).
O teste do degrau, na fase inicial da doença, geralmente não é pronunciado e para o diagnóstico é necessário verificar se está presente com um leve esforço físico.
Sintomas a serem observados
Considere uma série de sintomas aos quais você deve prestar atenção e, se necessário, consulte um médico para um diagnóstico correto.
- Frequentemente agudo recorrente;
- Ataques de tosse insuportável, seu número aumenta gradativamente;
- Tosse com expectoração constante;
- Aumento da temperatura corporal;
- Ataques de falta de ar, que aumentam com o curso da doença.
É possível estar ativo com uma doença como a DPOC
A doença em questão certamente reduz a qualidade de vida, mas é preciso lembrar que é importante não esquecer - um estilo de vida ativo ajudará no tratamento da doença e melhorará o estado psicoemocional.
É preciso iniciar a atividade física com muito cuidado e de forma gradual!
Com especial cautela, um grupo de pessoas que, antes da doença, não levavam um estilo de vida muito ativo, deve iniciar o treino.
Comece com aulas com duração não superior a dez minutos, vale aumentar a carga aos poucos com vários treinos por semana.
Faça suas tarefas domésticas diárias, esta forma de impacto físico no corpo será uma opção suave para os pacientes com esta doença. Subir escadas, passear ao ar livre, fazer tarefas domésticas (lavar o chão, janelas, louça), assumir parte das tarefas do quintal (varrer, plantar e cuidar das plantas).
Antes de realizar as ações planejadas, não se esqueça do aquecimento.
O aquecimento promove exercícios seguros, pois prepara lenta e gradativamente o corpo para uma carga mais intensa. Um ponto importante será considerado que o aquecimento ajudará a aumentar a frequência dos movimentos respiratórios, moderar as contrações cardíacas e normalizar a temperatura corporal.
Tratamento
Existem vários princípios básicos para o tratamento desta doença.
- Rejeição completa do vício - fumar;
- Método médico de tratamento, com a ajuda de medicação diferentes grupos-alvo;
- Vacinação contra infecções causadas por pneumococos e;
- A atividade física moderada tem um efeito significativo;
- A inalação de oxigênio é usada na insuficiência respiratória grave como forma de prolongar a vida.
Grupos de medicamentos utilizados no tratamento

- Broncodilatadores (atrovent, salbutamol, aminofilina);
- Preparações hormonais do grupo dos corticosteróides (symbicort, seretide);
- Medicamentos que promovem a secreção de escarro (ambrobeno, codelac);
- Agentes imunomoduladores (immunal, Derinat);
- Inibidores da fosfodiesterase 4 (Daxas, Dalisp).
Tratamento da DPOC com remédios populares
O tratamento de alguns sintomas desta doença pode ser realizado com receitas da medicina tradicional.
É importante lembrar da necessidade de consultar um especialista! O tratamento com medicina alternativa é um complemento ao tratamento que o médico deve prescrever.
Inalação de vapor

Este procedimento é realizado em casa com facilidade. Você vai precisar de um recipiente para a solução, uma toalha e um pouco de tempo.
- Por um litro água quente(90-100 graus), 5-6 gotas óleo essencial pinho, óleo de eucalipto e camomila.
- Inalações com adição sal marinho(litro de água fervente, 2-3 colheres de sal marinho).
- Inalações da coleção de ervas hortelã, calêndula e orégano (2 colheres de sopa da coleção por litro de água fervente).
Além disso, ao tratar a obstrução pulmonar crônica, você pode fazer isso.
Exercícios de respiração
Exercícios respiratórios, atividades que visam fortalecer os músculos dos pulmões e dos músculos intercostais têm um efeito muito benéfico.
Opção de ginástica. Na inspiração, levante as mãos e, na expiração, incline o corpo e os braços para a esquerda, na próxima respiração, levante as mãos e incline o corpo e os braços para a direita.
Inflamação grave do sistema respiratório bronquite obstrutiva se desenvolve devido a tratamento prematuro ou inadequado fase aguda da doença.
A doença é acompanhada por alterações estruturais e comprometimento da função respiratória dos brônquios.
Numa fase inicial do processo crônico, as alterações podem ser completamente curadas.
Em casos avançados, o processo patológico torna-se irreversível.
 - inflamação difusa da árvore brônquica, caracterizada por edema persistente da mucosa e aumento da produção de expectoração.
- inflamação difusa da árvore brônquica, caracterizada por edema persistente da mucosa e aumento da produção de expectoração.
Acumulando-se dentro do trato brônquico, o escarro bloqueia a passagem do ar.
A forma aguda da doença se desenvolve como resultado do tratamento inadequado das infecções virais respiratórias agudas. ou com exposição prolongada ao ar poluído nos brônquios.
O tratamento ineficaz da bronquite obstrutiva aguda provoca sua transição para a forma crônica.
Segundo a CID 10, a bronquite crônica refere-se às doenças pulmonares obstrutivas, portanto possui o mesmo código J44 da DPOC.
Os especialistas da OMS consideram uma forma de bronquite crônica se a doença durar mais de 2 meses com exacerbações mais de 2 vezes por ano.
Estágios de desenvolvimento da forma crônica
A doença em seu desenvolvimento passa por várias etapas:

O resultado do constante enchimento do trato respiratório com escarro são alterações estruturais nas paredes das vias aéreas.
As glândulas serosas que produzem secreção brônquica estão hipertrofiadas. No último estágio, desenvolve-se a síndrome do “brônquio calvo”, causada pela morte completa dos cílios brônquicos.
A violação das trocas gasosas nos pulmões devido ao bloqueio dos canais brônquicos leva gradualmente ao desenvolvimento de pneumosclerose.
Classificação
O desenvolvimento da doença é classificado de acordo com a gravidade. A classificação é baseada no volume da respiração formada - VEF:
- luz: VEF 70% da norma de um sistema respiratório saudável;
- média: de 50 a 69%;
- pesado: 50% ou menos.
Pela natureza da doença formada nos brônquios do escarro, a doença é dividida nos seguintes tipos:
- catarral- a forma mais branda com inflamação difusa.
- Catarral-purulento- a inflamação é acompanhada pela formação de pus.
- Obstrutiva purulenta- O paciente apresenta expectoração purulenta.
Nas fases posteriores, o processo inflamatório afeta os tecidos profundos dos brônquios e dos pulmões, as alterações estruturais nos tecidos tornam-se irreversíveis e a doença evolui para DPOC.
Causas da inflamação
A história médica inclui causas primárias e secundárias. Primários servem como impulso para a inflamação, secundários - contribuem para a progressão da doença:
Razões principais:

As causas secundárias que contribuem para o desenvolvimento da inflamação sob a influência de substâncias irritantes estão associadas ao estado de saúde humana e às suas condições de vida.
Os fatores predisponentes que aceleram o desenvolvimento da doença são:
- tendência a reações alérgicas;
- imunidade enfraquecida;
- predisposição genética;
- resfriados frequentes;
- vivendo em condições climáticas adversas.
Consulta por vídeo: Causas da bronquite obstrutiva.
O Dr. Komarovsky listará as causas da bronquite obstrutiva. Recomendações, conclusões, conselhos.
Sintomas
 O principal sinal do desenvolvimento da doença é uma obstrução lentamente progressiva com aumento gradual da insuficiência respiratória.
O principal sinal do desenvolvimento da doença é uma obstrução lentamente progressiva com aumento gradual da insuficiência respiratória.
O processo patológico atinge seu pico por volta dos 40-50 anos.
Neste momento, o estreitamento dos brônquios não é mais passível dos efeitos habituais dos broncodilatadores.
COB ocorre com exacerbações e remissões periódicas. Sintomas durante uma exacerbação:
- dor de cabeça;
- tosse com expectoração mucosa purulenta;
- calafrios, febre;
- náusea, tontura.
Durante a remissão, são observadas as seguintes manifestações clínicas:

Nos estágios posteriores do COB, aparecem sinais visuais que são perceptíveis até mesmo para um não especialista:
- movimentos musculares respiratórios
- inchaço das veias do pescoço;
- peito inchado;
- pele azul;
- disposição horizontal das costelas.
A falta de oxigênio causa danos a outros órgãos e o desenvolvimento de sintomas concomitantes:
- Picos de pressão, distúrbios do ritmo cardíaco, cianose dos lábios com danos ao sistema cardiovascular;
- Dor na região lombar, inchaço das pernas com danos ao sistema urinário;
- Perturbações de consciência, distração, perda de memória, alucinações, visão turva - evidência de danos no SNC;
- Perda de apetite, dor na região epigástrica em violação do trato digestivo.
IMPORTANTE! A hipóxia crônica leva a uma maior deterioração do corpo, desenvolvendo gradualmente doenças crônicas do fígado, rins e sistema circulatório.
Diagnóstico
 O diagnóstico e tratamento do COB são realizados por terapeutas locais ou pneumologistas.
O diagnóstico e tratamento do COB são realizados por terapeutas locais ou pneumologistas.
O diagnóstico baseia-se no exame do paciente e na análise das queixas sobre o estado do corpo.
O principal método para fazer um diagnóstico inicial é ouvindo os pulmões com instrumentos especiais.
Sinais que confirmam o diagnóstico:
- o som ao bater nos pulmões é quadradão;
- respiração difícil no início da doença, assobios nos pulmões à medida que a inflamação se desenvolve;
- tremor simétrico da voz nos estágios iniciais, enfraquecimento da voz nos estágios posteriores.
Para confirmar o diagnóstico, o médico prescreve os seguintes estudos:
- testes de inalação - inalação de broncodilatador para determinar a reversibilidade da obstrução;
- exame de sangue para equilíbrio ácido-base e composição de gases;
- Raio-x do tórax;
- espirometria - medição do volume pulmonar através da elaboração de um cronograma de inspiração e expiração;
- broncografia;
Para avaliar o grau, é realizado um estudo da função da respiração externa - FVD.
Antes do exame, o paciente fumante é convidado a abandonar os maus hábitos por um dia, o paciente também é proibido de tomar café, chá forte e álcool e evitar esforços físicos.
 30 minutos antes do procedimento, o paciente deve estar em completo repouso físico e psicológico.
30 minutos antes do procedimento, o paciente deve estar em completo repouso físico e psicológico.
As medições são realizadas com um dispositivo especial - um espirômetro.
O paciente é sentado em uma cadeira com apoio de braços e pode expirar no aparelho após respirar fundo.
Uma diminuição no desempenho a cada expiração indica a presença de bronquite obstrutiva crônica.
Tratamento
O tratamento do COB é complexo, consiste em medicamentos, fisioterapia e exercícios respiratórios.
A doença leve a moderada é tratada ambulatorialmente.
O paciente recebe licença médica por um período de 15 a 30 dias. Um estágio grave de exacerbação requer hospitalização do paciente.
Medicamente
O principal grupo de medicamentos para o tratamento da COB são os broncodilatadores:
- Brometo de ipratrópio, "Salmeterol", "Formoterol" - preparações para inalação, restaurando a membrana mucosa;
- "Fenoterol" ("Salbutamol", "Terbutalina") é usado durante períodos de exacerbações para aliviar a inflamação.
Uma parte importante da terapia é o uso de expectorantes.. Os componentes dos medicamentos afinam o escarro, promovem a regeneração das células da mucosa.
 Os medicamentos mais populares deste grupo:
Os medicamentos mais populares deste grupo:
- "Carbocisteína";
- "Fluimucil";
- "Lazolvan";
- "Bromexina";
- "Herbião".
Na fase aguda, a inflamação é removida com antibióticos do grupo dos macrólidos, cefalosporinas ou penicilinas.
Em alguns casos, os pacientes recebem medicamentos antivirais: Aciclovir, Cernilton, Arbidol.
Para manter a imunidade, o complexo médico inclui imunomoduladores: Immunal, Imudon, Bronchomunal, IRS-19, Echinacin.
IMPORTANTE! Durante o período de remissão, o ar salino tem um efeito benéfico no estado do sistema respiratório dos pacientes. Portanto, recomenda-se aos pacientes com bronquite uma ida anual à beira-mar, bem como procedimentos em câmaras de sal (haloterapia).
Fisioterapia
Os procedimentos fisioterapêuticos no tratamento da bronquite têm como objetivo estimular a secreção de escarro e corrigir a função respiratória.
Os seguintes métodos são aplicados:

O conjunto de procedimentos e a duração do curso dependem do estágio da doença e do estado geral do paciente.
Métodos populares
Métodos alternativos de tratamento da bronquite crônica complementam a ingestão de medicamentos, ajudando a acelerar a recuperação.
Segundo os pacientes, os seguintes remédios populares são mais eficazes:

Prevenção
As principais condições para prevenir o desenvolvimento da forma crônica de bronquite obstrutiva são o tratamento oportuno das infecções respiratórias agudas e da forma aguda da doença, bem como a minimização dos fatores de risco. impacto negativo ao sistema respiratório.
Para deixar de fumar, endurecimento, manutenção estilo de vida saudável vida, dieta balanceada Esta é a base para a prevenção de doenças.
Pessoas com sistema respiratório fraco devem prestar atenção às condições de vida e de trabalho.
 No interior, recomenda-se fazer limpeza úmida e arejamento diariamente.
No interior, recomenda-se fazer limpeza úmida e arejamento diariamente.
Mantenha níveis ideais de umidade.
Se a inflamação dos brônquios for provocada pelo ambiente ou pelas condições de trabalho, vale a pena mudar de local de residência e trabalho.
Obstrutiva crônica:
- doença respiratória SOE
- doença pulmonar SOE
Na Rússia, a Classificação Internacional de Doenças da 10ª revisão (CID-10) é adotada como um documento regulatório único para contabilizar a morbidade, os motivos para a população recorrer a instituições médicas de todos os departamentos e as causas de morte.
A CID-10 foi introduzida na prática de saúde em toda a Federação Russa em 1999 por ordem do Ministério da Saúde da Rússia datada de 27 de maio de 1997. Nº 170
A publicação de uma nova revisão (CID-11) está prevista pela OMS em 2017-2018.
Com alterações e acréscimos da OMS.
Processamento e tradução de alterações © mkb-10.com
Código CID 10: o que é DPOC?
O código CID-10 da DPOC é J44. Portanto, decifre a doença pulmonar obstrutiva crônica. Esta é uma doença inflamatória de natureza não alérgica. Nesse caso, o sistema respiratório sofre. As violações ocorrem devido a várias irritações dos pulmões por substâncias nocivas. Com esta doença, as lesões se estendem aos brônquios e ao parênquima pulmonar.
DPOC na CID-10
Em qualquer setor existe uma classificação, inclusive na saúde. A Classificação Internacional de Doenças (CID-10) foi desenvolvida. Este documento é considerado normativo e básico. Contém um índice alfabético, instruções e a própria classificação. O documento contém 21 classes. Os códigos consistem em um conjunto alfanumérico. A CID-10 é revisada a cada 10 anos, portanto sempre há várias atualizações e acréscimos. A CID-10 foi projetada para criar condições fávoraveis para a recolha, processamento, armazenamento e análise de informação sobre mortalidade e doenças.
A seção J44 refere-se a outras doenças pulmonares de natureza obstrutiva crônica. Isso inclui todas as formas crônicas de doenças, bem como um tipo de doença obstrutiva e enfisematosa. Além disso, são levados em consideração o bloqueio dos canais respiratórios, asma, traqueobronquite e bronquite. Mas, ao mesmo tempo, são excluídas da seção bronquite asmática, bronquite crônica, traqueíte de tipo simples ou muco-purulento, bronquiectasia, bem como enfisema e traqueobronquite, causadas por estímulos externos.
DPOC de acordo com o classificador Mkb-10.
O código J44.0 refere-se à doença pulmonar obstrutiva crônica que ocorre juntamente com uma infecção respiratória aguda no sistema respiratório inferior. Ao mesmo tempo, o curso de doenças pulmonares juntamente com a gripe é excluído aqui. Além disso, neste número apenas é considerada uma doença viral.
O número J44.1 é uma doença pulmonar obstrutiva não especificada de tipo crônico com exacerbação. O código J44.8 sugere outros problemas pulmonares obstrutivos crônicos e estes devem ser especificados. Isto diz respeito principalmente ao tipo enfisematoso e bronquite, e o curso da doença é bastante grave. O paciente apresenta insuficiência respiratória. Em alguns casos, também há insuficiência cardíaca.
Se a doença ainda não for especificada, mas também for obstrutiva e crônica, será definido o número J44.9. O curso da doença também é grave. Existe também um segundo ou terceiro grau de insuficiência cardíaca congestiva e um terceiro grau de insuficiência respiratória.
Sintomas e estágios da DPOC
Via de regra, há suspeita de DPOC em pessoas que tossem constantemente. Além disso, a falta de ar e o aparecimento de expectoração são considerados sintomas característicos. Esses sintomas não são de natureza diagnóstica, mas sua presença aumenta a probabilidade desse diagnóstico.
É uma tosse crônica considerada o primeiro sintoma de uma doença pulmonar. Via de regra, as pessoas acreditam que fumar é uma reação natural do corpo. Ou a tosse é causada pela poluição do ar. Na verdade, a tosse é inicialmente periódica e depois torna-se constante. Portanto, esta não é uma reação natural do corpo, mas sim um sintoma da doença. Aliás, pode estar seco, ou seja, sem catarro.
Outro sintoma principal desta doença é a falta de ar, que se manifesta durante o esforço físico. O paciente sente um peso no peito. Há sufocamento, sente falta de ar. É preciso esforço para respirar adequadamente.
De acordo com a classificação da doença, a DPOC apresenta 4 estágios:
Nesta fase do desenvolvimento da doença, o paciente ainda não percebe nenhuma patologia ou anormalidade em si mesmo. Ocasionalmente aparece tosse, que gradualmente se torna crônica. Quanto às alterações orgânicas, elas não estão determinadas, portanto não será possível estabelecer o diagnóstico de DPOC.
- Segundo estágio.
O curso da doença não pode ser descrito como grave, mas nesta fase o paciente já vai ao hospital com queixas de tosse regular. Além disso, com qualquer esforço físico, mesmo o mais leve, aparece falta de ar. A intensidade da tosse aumenta.
Agora o curso da doença é bastante grave. O fluxo de ar nas vias respiratórias é limitado, de modo que a falta de ar já aparece não só durante o esforço, mas também no estado de calma do paciente.
- A quarta etapa é considerada a mais difícil.
Os sintomas da DPOC já são fatais. Os brônquios ficam bloqueados, resultando em cor pulmonale. Via de regra, nesta fase, os pacientes recebem invalidez.
Causas e mecanismo de desenvolvimento da DPOC
A DPOC pode aparecer por vários motivos. O mecanismo de desenvolvimento da doença é o seguinte. A princípio, as alterações nos pulmões estão relacionadas apenas ao enfisema. Os pulmões incham, o que leva à ruptura das paredes dos alvéolos. Em seguida, forma-se uma obstrução brônquica irreversível. Devido ao espessamento das paredes dos brônquios, dificulta a passagem do ar por elas. Além disso, a insuficiência respiratória torna-se crônica e aumenta gradativamente.
Vídeo sobre a doença DPOC:
As vias aéreas ficam inflamadas por vários motivos. A forma crônica da doença se desenvolve devido à irritação causada pela fumaça do cigarro, poeira e gases nocivos. Como resultado, o tecido pulmonar é gradualmente destruído, o que leva ao enfisema. Os mecanismos naturais de proteção e recuperação são violados. Começa a degeneração da natureza fibrosa dos pequenos brônquios. Devido a essas mudanças, o funcionamento de todo o sistema respiratório é interrompido. A velocidade do fluxo de ar é bastante reduzida.
A causa mais comum que leva a tais distúrbios é o tabagismo. Além disso, é o tabagismo o fator que provoca não só insuficiência pulmonar, mas também cardíaca. O pior efeito é alcançado apenas quando o fumo é combinado com o uso frequente de aerossóis industriais. Nesse caso, desenvolve-se a forma mais grave da doença.
A CID-10 possui códigos para todas as patologias, incluindo doenças pulmonares.
Para doença pulmonar obstrutiva crônica, o número é J44. Esta doença é consequência da irritação constante dos tecidos do sistema respiratório humano por diversas substâncias tóxicas, incluindo gases e poeiras. À medida que a doença progride, o paciente desenvolve falta de ar e tosse, que só aumentam gradativamente, principalmente durante os esforços físicos. A CID-10 auxilia médicos e outros profissionais a identificarem claramente a doença por meio dessa classificação e facilita esse processo.
Código de bronquite (aguda, crônica, obstrutiva) de acordo com CID-10
O conhecimento da classificação das bronquites, proposta na Classificação Internacional de Doenças da Xª revisão, é necessário para qualquer médico manter registros estatísticos e registrar corretamente os diagnósticos. No entanto, tem algumas desvantagens. Em particular, as abordagens para categorizar a doença são tais que a aplicabilidade da classificação nas atividades diárias de um médico é bastante controversa.
A bronquite é uma doença inflamatória da membrana mucosa que cobre a árvore brônquica. Ao contrário da pneumonia, na bronquite há lesão difusa dos brônquios, não há alterações infiltrativas focais. De acordo com a Classificação Internacional de Doenças, Lesões e Causas de Morte X Revisão (CID-10), existem:
- bronquite aguda;
- Bronquite crônica.
A bronquite aguda (BA) é uma inflamação aguda generalizada da membrana mucosa da árvore brônquica, acompanhada por aumento da produção de muco brônquico e formação de expectoração. Frequentemente associada a infecções do trato respiratório superior. Código de bronquite segundo CID-10 - J20.
A bronquite crônica (CB) é uma inflamação generalizada de longo prazo da mucosa que reveste a árvore brônquica. A doença tende a progredir. É caracterizada por uma mudança gradual e persistente nos mecanismos de atividade secretora da mucosa brônquica, desenvolvimento de distúrbios da depuração mucociliar. A bronquite crônica é considerada na presença de tosse com expectoração há dois anos ou mais. Além disso, a cada ano a duração da tosse é de pelo menos três meses. Codificado pelos caracteres J40, J41, J42.
Algumas pessoas com CB desenvolvem distúrbios obstrutivos. Obstrução - diminuição da luz dos brônquios, acompanhada de violação do mecanismo expiratório, seu alongamento.
Como resultado de distúrbios expiratórios, há sempre um volume residual de ar nos pulmões que excede os valores normais (armadilhas de ar). Forma-se enfisema pulmonar - uma condição patológica caracterizada por um aumento na leveza dos pulmões.
A ocorrência de obstrução também é possível na OB, mas neste caso é reversível.
A doença pulmonar obstrutiva crônica (DPOC) é uma patologia muito comum em fumantes. Codificado com caracteres J44. No estágio atual, é inaceitável usar a expressão "bronquite obstrutiva crônica complicada por enfisema pulmonar" no diagnóstico. Ambos os conceitos estão incluídos no termo doença pulmonar obstrutiva crônica.
A classificação da bronquite é projetada para crianças e adultos. Para a BO, o principal critério de classificação é a etiologia da doença. Na maioria dos casos, AB é uma infecção viral. Porém, a definição do patógeno na prática clínica é extremamente rara. A doença costuma receber o código J20. 9.
A bronquite aguda pode ser causada por:
- J20. 0 - M.pneumoniae;
- J20. 1 - H. influenzae;
- J20. 2 - estreptococo;
- J20. 3 - Vírus Coxsackie;
- J20. 4 - vírus parainfluenza;
- J20. 5 - vírus sincicial respiratório;
- J20. 6 - rinovírus;
- J20. 7 - ecovírus;
- J20. 8 - outros agentes especificados;
- J20. 9 - outros agentes não especificados.
Bronquite J40, não especificada (aguda ou crônica), não classificada de outra forma.
A bronquite crônica é classificada de acordo com a natureza do escarro:
- J41. 0 - HB simples;
- J41. 1 - HB mucopurulenta;
- J41. 8 - HB misto.
CP J42 inespecífico pode ser chamado de traqueíte crônica ou traqueobronquite crônica.
A DPOC é dividida dependendo do período da doença (exacerbação/remissão):
- J44. 0 - DPOC com infecção respiratória aguda do trato respiratório inferior;
- J44. 1 - DPOC com exacerbação, não especificada;
- J44. 8 - outra DPOC especificada;
- J44. 9 - DPOC, não especificada.
Doenças do tecido pulmonar causadas por agentes externos ( produtos químicos, poeira, etc.) não pertencem à bronquite e são considerados em outras posições - J60-J70. O termo "bronquite alérgica" também não é utilizado. É totalmente substituído pelo conceito de asma brônquica (código J45).
Em todos os dias atividades práticas para fazer o diagnóstico, os médicos russos recorrem à classificação doméstica. De acordo com ela, distingue-se a bronquite aguda (obstrutiva ou não obstrutiva), crônica. A doença pulmonar obstrutiva crônica é considerada separadamente.
A classificação das doenças inflamatórias dos brônquios de acordo com a CID-10 com sua abordagem etiológica na Rússia tem pouca importância prática. É usado principalmente como fonte de dados estatísticos.
Todas as informações no site são fornecidas apenas para fins informativos. Antes de usar qualquer recomendação, consulte seu médico.
É proibida a cópia total ou parcial das informações do site sem um link ativo para o mesmo.
Bronquite obstrutiva crônica: sintomas e tratamento em adultos e crianças, código CID 10
A bronquite obstrutiva (BO) é uma doença grave do trato respiratório superior. Começa com a inflamação do revestimento dos brônquios, depois um espasmo se junta à inflamação, na qual todo o muco se acumula nos órgãos do aparelho respiratório. Na maioria dos casos, respirar com esses sintomas é difícil.
O sintoma mais grave dessa bronquite é a obstrução aguda (mais frequentemente encontrada em crianças) - um estreitamento lento do lúmen brônquico. Ocorre chiado anormal.
Código da doença CID-10
Segundo a classificação internacional de doenças, pertence à classe 10. Possui o código J20, J40 ou J44. A classe 10 são doenças do aparelho respiratório. J20 é bronquite aguda, j40 é bronquite não especificada, crônica ou aguda, e j44 é outra doença pulmonar obstrutiva crônica.
Sintomas e fatores de risco
A bronquite obstrutiva pode ser dividida em dois tipos:
- Primária, não está de forma alguma associada a outras doenças;
- Secundário está associado a doenças concomitantes. Estas incluem doenças renais (insuficiência renal) e doenças do sistema cardiovascular; outras doenças do trato respiratório;
Fatores de risco para bronquite obstrutiva primária:
- Fumar (também passivo);
- Ar contaminado;
- Profissão (trabalhar em área empoeirada e mal ventilada, trabalhar em mina ou pedreira);
- Idade (crianças e idosos são os mais afetados);
- Predisposição genética (se tal doença ocorreu na história familiar, ocorre principalmente em mulheres).
Os principais são os seguintes: Haemophilus influenzae, ocorre em metade dos casos, pneumococo, é responsável por cerca de 25%, além de clamídia, micoplasma, Staphylococcus aureus e Pseudomonas aeruginosa, são responsáveis por 10% dos casos.
Sintomas agudos e crônicos
A bronquite crônica é classificada de acordo com a natureza do escarro:
A bronquite catarral ocorre na forma mais branda e é caracterizada por um processo inflamatório difuso, no qual os tecidos dos brônquios e dos pulmões não são afetados. A expectoração leve contém apenas muco.
Catarral-purulento - ao examinar o escarro no muco, ocorre secreção purulenta.
Bronquite obstrutiva purulenta - o paciente tosse com exsudato purulento. Ao examinar o escarro, secreção purulenta estará presente em grandes quantidades.
- Nos primeiros 2-3 dias de doença, é observada tosse seca;
- Aproximadamente por 3-4 dias, a tosse torna-se úmida e, dependendo do grau de obstrução do muco na mucosa brônquica, é dividida em obstrutiva e não obstrutiva;
- Dor de cabeça;
- O aumento da temperatura não é superior a 38 graus;
- Dispneia;
- Violação da função respiratória.
Sintomas da forma crônica:
- Condição relativamente satisfatória;
- Isolamento de pequena quantidade de expectoração mucopurulenta e purulenta;
- O período de exacerbação costuma ser o inverno;
- Principalmente adultos com mais de 40 anos são afetados.
A bronquite aguda geralmente se desenvolve em crianças no primeiro ano de vida, uma vez que as crianças nessa idade estão predominantemente na posição horizontal.
Em conexão com esta posição do corpo, quando uma criança começa a ter um ARVI acompanhado de coriza, o muco não consegue sair adequadamente e desce para os brônquios.
Uma criança nesta idade não consegue tossir expectoração, o que complica o processo de tratamento e recuperação. Na maioria dos casos, a bronquite aguda é causada por um vírus.
A bronquite obstrutiva ocorre em crianças de 2 a 3 anos, isso se deve à fisiologia da criança. As crianças nesta idade têm um lúmen estreito dos brônquios. Os sinais da doença podem surgir já no primeiro dia da SARS (mais cedo do que na bronquite aguda).
Sintomas de bronquite aguda:
- Febre 2–3 dias;
- Fraqueza geral;
- Tosse;
- O triângulo nasolabial fica azul;
- Dispneia;
- Inchaço no peito;
A bronquite obstrutiva crônica afeta adultos e raramente crianças. Esta doença prossegue por vários anos e só piora com o passar dos anos, o período de remissão torna-se mais curto e o curso da exacerbação torna-se cada vez mais difícil. Alguns sintomas, como falta de ar, não desaparecem e permanecem permanentemente no paciente.
Diagnóstico da doença
Normalmente, o exame e a análise dos dados físicos são suficientes para confirmar o diagnóstico. Como mencionado acima, em um paciente com uma doença como bronquite obstrutiva, o tórax ficará aumentado; quando visto com um estetoscópio, sons de assobios e zumbidos serão ouvidos nos pulmões.
Mas, para maior confiabilidade, vale a pena realizar uma análise de escarro para excluir asma, tosse convulsa ou corpo estranho nos brônquios. Para completude dos dados, será necessária doação de sangue para visualização dos indicadores de VHS e leucócitos, com infecção viral esses números serão aumentados.
Tratamento
O tratamento da bronquite obstrutiva geralmente ocorre em regime ambulatorial, com exceção de crianças menores de 3 anos em casos graves. Durante o tratamento, é necessário excluir todos os tipos de irritantes (poeira, perfumes, fumaça de cigarro, produtos químicos domésticos).
A sala onde o paciente está localizado deve ser bem ventilada e umidificada. Repouso e descanso também são indicados nesta doença. Medicamentos mucolíticos e broncodilatadores são prescritos para secreção de escarro.
Para evitar complicações e a transição do estado agudo para o crônico, a principal terapia será o uso de antivirais. O uso de antibióticos só se justifica se não houver melhora visível e houver suspeita de pneumonia.
Tratamento médico
A terapia broncodilatadora é, na maioria dos casos, o principal método de tratamento da bronquite obstrutiva, pois permite restaurar a permeabilidade das vias aéreas. Existem medicamentos com ação de 12 a 24 horas, que facilitam muito a vida dos pacientes.
Mas a verdade é que, quando é necessária uma terapêutica broncodilatadora mais intensiva, não são adequados, pois existe o risco de sobredosagem. Nesses casos, são utilizados medicamentos mais “controlados”, por exemplo, Berodual.
É uma simbiose de dois broncodilatadores (Fenoterol e Brometo de ipratrópio). O relaxamento dos vasos sanguíneos e dos músculos lisos dos brônquios ajuda a prevenir o desenvolvimento de broncoespasmo.
Berodual também libera mediadores de células inflamadas, tem propriedades de estimular a respiração e também reduz a secreção das glândulas brônquicas.
A terapia mucolítica visa afinar o escarro nos brônquios e removê-lo do corpo do paciente.
Existem vários grupos de mucolíticos:
- Vasicinóides. Vasicinóides e mucolíticos, esses medicamentos não apresentam efeitos colaterais como os grupos anteriores. Eles podem ser usados em pediatria.
Os vasicinóides são representados pelo ambroxol e pela bromexina.
A bromexina é um derivado da vasicina, criada sinteticamente, proporcionando efeito mucolítico. Ambroxol é um medicamento de nova geração permitido para nutrizes e mulheres grávidas.
Mas seu uso em pediatria também é inviável pela possibilidade de broncoespasmo e supressão da ação das células ciliadas que protegem os brônquios de infecções.
Além disso, este grupo de medicamentos contribui para a restauração da mucosa brônquica, sua regeneração.
Outro grupo de medicamentos prescritos para pacientes com bronquite obstrutiva são os corticosteróides. Eu os prescrevo apenas quando a cessação do tabagismo e a terapia broncodilatadora não ajudam.
A capacidade de trabalhar é perdida e a obstrução das vias aéreas permanece grave. Os medicamentos geralmente são prescritos em comprimidos, menos frequentemente em injeções.
A terapia broncodilatadora continua sendo a principal, os corticosteróides são a ajuda de emergência nesta doença. O medicamento mais comum neste grupo é a prednisolona.
Falando de Medicina tradicional, não se deve confiar totalmente nele e se automedicar, mas como terapia auxiliar do tratamento principal prescrito pelo médico, pode ser utilizado.
Aqui estão algumas dicas para tratamento:
- Para estancar o início da tosse, é preciso beber leite morno com própolis dissolvida (15 gotas).
- O nabo preto e o mel são excelentes para expelir a expectoração. Pegue um nabo, lave bem, corte ao meio e coloque uma colher de mel.
Quando o nabo der suco, que se mistura ao mel, a infusão está pronta. Você precisa beber 3-4 vezes ao dia, uma colher de chá.
Antibióticos para bronquite obstrutiva
Como mencionado acima, os antibióticos são prescritos apenas para bronquite causada por infecção bactericida.
Em todos os outros casos, o uso de antibióticos é injustificado e pode levar ao efeito contrário - disbacteriose, desenvolvimento de resistência a esse medicamento, diminuição da imunidade e reações alérgicas. Portanto, vale a pena tomar antibióticos apenas conforme prescrito pelo médico e na posologia e regime por ele prescritos.
Atendimento de urgência
A síndrome bronco-obstrutiva é um complexo de sintomas comuns que inclui violações da patência brônquica, que se baseia na oclusão ou estreitamento das vias aéreas.
Para aliviar esta síndrome, é melhor inalar com nebulizador e solução de Berodual, isso ajudará a restaurar rapidamente a função respiratória. Se não houver nebulizador disponível ou capacidade de usá-lo, você poderá usar este medicamento na forma de aerossol.
Prevenção
Um papel importante na prevenção da bronquite obstrutiva é a cessação do tabagismo. E também vale falar sobre o cômodo onde a pessoa trabalha e mora, deve ser ventilado, umidificado e limpo.
Para pessoas com sistema imunológico debilitado, vale a pena tomar imunomoduladores para não pegar uma infecção, que por sua vez pode levar à recaída da doença.
Bronquite obstrutiva crônica
Código CID-10
Doenças relacionadas
Títulos
Descrição
Tosse durante pelo menos 3 meses por ano, durante pelo menos 2 anos consecutivos. Com exclusão de outras doenças caracterizadas pela tosse - bronquite crônica.
Na Rússia, segundo estimativas que utilizam marcadores epidemiológicos, deveria haver cerca de 11 milhões de pacientes com bronquite obstrutiva crônica. Porém, nas estatísticas médicas oficiais existem cerca de meio milhão de pacientes com bronquite obstrutiva crônica, ou seja, o diagnóstico ocorre nas fases tardias da doença, quando os programas de tratamento mais modernos não são capazes de retardar a progressão constante da doença. . Esta é a principal causa de elevada mortalidade em pacientes com doença pulmonar obstrutiva crônica. Embora estas estimativas exijam esclarecimentos, não há dúvidas sobre o significado socioeconómico desta doença generalizada.
Causas
Tabagismo% dos casos de bronquite obstrutiva crônica.
Deficiência de α1-antitripsina (α1 - AAT) É atualmente a única patologia genética bem estudada que leva à bronquite obstrutiva crônica e à doença pulmonar obstrutiva crônica (a antitripsina alfa 1 é detectada em menos de 1% dos casos).
O impacto agudo da poluição do ar nos seres humanos.
Risco de natureza profissional (cádmio, silício). Profissões com risco aumentado de desenvolver bronquite obstrutiva crônica:
Trabalhadores da construção civil associados ao cimento;
Trabalhadores da indústria metalúrgica (processamento de metais a quente);
Trabalhadores envolvidos no processamento de grãos, algodão e produção de papel;
Trabalhadores de escritório associados à impressão em impressoras a laser (as impressoras a laser emitem substâncias nocivas e poeira fina no ar, o pó de toner também contém substâncias tóxicas).
Devido à somatória de fatores de risco ambientais e predisposição genética, desenvolve-se um processo inflamatório que envolve todas as estruturas morfológicas dos brônquios de diferentes calibres, tecido intersticial (peribrônquico) e alvéolos. A principal consequência da ação dos fatores de risco é a inflamação, que se desenvolve de acordo com os cânones clássicos da fisiopatologia. Mas a localização da inflamação e as características dos fatores desencadeantes determinam as especificidades do processo patológico. Esquematicamente, toda a cadeia de eventos que se desenvolve em pacientes com COB pode ser dividida em mecanismos primários e secundários.
Os fatores ambientais etiológicos formam o “estresse oxidativo”, ou seja, contribuem para a liberação de grande número de radicais livres nas vias aéreas.
Sob a influência de fatores de risco, ocorre violação da movimentação dos cílios até a parada completa, metaplasia do epitélio com perda de células do epitélio ciliado, aumento do número de células caliciformes. A composição da secreção brônquica muda: a fase sol torna-se menor, sendo substituída pela fase gel, que atrapalha a movimentação dos cílios significativamente mais finos. Isso contribui para a ocorrência de mucostase, causando bloqueio das pequenas vias aéreas. Este último sempre leva a uma violação das relações ventilação-perfusão.
Além disso, na secreção brônquica, diminui o conteúdo de componentes inespecíficos da imunidade local com atividade antiviral e antimicrobiana: interferon, lactoferina e lisozima.
O muco brônquico espesso e viscoso com potencial bactericida reduzido é um bom terreno fértil para vários microrganismos (vírus, bactérias, fungos). Todo esse complexo de mecanismos de inflamação leva à formação de dois processos principais característicos da bronquite obstrutiva crônica:
Violação da patência brônquica;
Desenvolvimento de enfisema centrolobular.
A violação da patência brônquica em pacientes com bronquite obstrutiva crônica é condicionalmente dividida em dois componentes: reversível e irreversível.
A presença de um componente reversível confere individualidade à bronquite obstrutiva crônica e permite distingui-la em uma forma nosológica separada. À medida que a doença progride, os pacientes com bronquite obstrutiva crônica perdem gradativamente (VEF1 - volume expiratório forçado em 1 segundo) o componente reversível.
O componente reversível consiste em espasmo da musculatura lisa, edema da mucosa brônquica e hipersecreção de muco, que ocorrem sob a influência de uma ampla gama de mediadores pró-inflamatórios. A violação da patência brônquica na bronquite obstrutiva crônica é bastante persistente, não sujeita a alterações diárias em mais de 15%.
A perda do componente reversível da obstrução brônquica é convencionalmente considerada a situação em que, após 3 meses de terapia adequada, o paciente não melhorou o VEF1 (volume expiratório forçado em 1 segundo).
Sintomas
Os primeiros sintomas pelos quais os pacientes costumam procurar atendimento médico são tosse e falta de ar, às vezes acompanhada de respiração ofegante com produção de expectoração. Esses sintomas são mais pronunciados pela manhã. Maioria sintoma precoce, aparecendo por volta dos 40-50 anos de idade, é uma tosse. Ao mesmo tempo, nas estações frias, começam a ocorrer episódios de infecção respiratória, que inicialmente não estão associados a uma doença. A falta de ar, sentida inicialmente aos esforços, ocorre em média 10 anos após o início da tosse.
O escarro é secretado em pequena quantidade (raramente mais de 60 ml/dia) pela manhã, tem caráter mucoso e torna-se purulento apenas durante episódios infecciosos, que geralmente são considerados exacerbações.
À medida que a bronquite obstrutiva crónica progride, os intervalos entre as exacerbações tornam-se mais curtos.
Os resultados do exame físico de pacientes com bronquite obstrutiva crônica dependem da gravidade da obstrução brônquica, da gravidade da hiperinsuflação pulmonar e do físico. À medida que a doença progride, a respiração ofegante se soma à tosse, mais perceptível com a expiração acelerada. Freqüentemente, a ausculta revela estertores secos de diferentes timbres. A falta de ar pode variar muito: desde falta de ar durante o esforço físico padrão até insuficiência respiratória grave. À medida que a obstrução brônquica progride e a hiperinsuflação dos pulmões aumenta, o tamanho anteroposterior do tórax aumenta. A mobilidade do diafragma é limitada, o quadro auscultatório muda: a gravidade da sibilância diminui, a expiração aumenta.
A sensibilidade dos métodos físicos para determinar a gravidade da doença pulmonar obstrutiva crônica é baixa. Os sinais clássicos incluem sibilos e tempo expiratório prolongado (>5 segundos), o que pode indicar obstrução brônquica.
Diagnóstico
O exame físico não é suficiente para estabelecer o diagnóstico de uma doença, apenas fornece diretrizes para o posterior direcionamento de um estudo diagnóstico por meio de métodos instrumentais e laboratoriais.
Convencionalmente, todos os métodos diagnósticos podem ser divididos em métodos mínimos obrigatórios utilizados em todos os pacientes ( análise geral sangue, urina, expectoração, radiografia de tórax, teste de função respiratória externa (EPF), ECG) e métodos adicionais utilizados de acordo com indicações especiais.
Para o trabalho clínico cotidiano com pacientes com bronquite obstrutiva crônica, além dos exames clínicos gerais, recomenda-se o estudo da função da respiração externa (VEF1, capacidade vital forçada ou CV), teste com broncodilatadores (b2-agonistas e anticolinérgicos), Raio-x do tórax. Recomenda-se a utilização de outros métodos de pesquisa de acordo com indicações especiais, dependendo da gravidade da doença e da natureza de sua progressão.
De grande importância no diagnóstico da bronquite obstrutiva crônica e na avaliação objetiva da gravidade da doença é o estudo da função respiratória (FR). Devido à sua boa reprodutibilidade e facilidade de medição do volume expiratório forçado em 1 segundo (VEF1), é hoje um indicador geralmente aceito para avaliar o grau de obstrução. Com base neste indicador, também é determinada a gravidade da bronquite obstrutiva crônica.
Gravidade leve - VEF1 > 70% dos valores previstos;
Grave - menos de 50%.
Na prática cotidiana, em pacientes com bronquite obstrutiva crônica, são utilizados exames com broncodilatadores (b-agonistas e/ou anticolinérgicos), que em certa medida caracterizam a capacidade de regressão rápida da obstrução brônquica, ou seja, componente reversível da obstrução .
Um aumento no VEF1 durante o teste em mais de 15% em relação ao valor basal é convencionalmente caracterizado como obstrução reversível.
Assim, o diagnóstico de bronquite obstrutiva crônica é realizado na presença de:
Sinais clínicos, sendo os principais tosse e dispneia expiratória;
Violações da patência brônquica (diminuição do volume expiratório forçado VEF1) no estudo da função da respiração externa (FR). Um componente importante diagnóstico é a progressão da doença. Um pré-requisito para o diagnóstico é a exclusão de outras doenças que podem levar a sintomas semelhantes.
Tratamento
1, Cessação do tabagismo e limitação de fatores de risco externos. A primeira etapa necessária. O paciente deve estar bem ciente dos malefícios que o fumo lhe causa. Está sendo elaborado um programa específico para limitar e parar de fumar. Em casos de dependência de nicotina, é aconselhável o uso de medicamentos de reposição de nicotina. Talvez o envolvimento de psicoterapeutas, acupunturistas.
2, Educação do paciente. Estágio relativamente novo. O paciente deve estar bem ciente da essência da doença e das características de seu curso. Ele deve ser um participante ativo e consciente no processo de tratamento. Nesta fase, o médico desenvolve um plano de tratamento individual. É muito importante que na elaboração de um plano de tratamento sejam definidos objetivos realistas e viáveis, tendo em conta a gravidade da obstrução brônquica, a importância da sua componente reversível e a natureza da progressão da doença. A definição de tarefas impossíveis causa decepção no paciente, reduz a crença na viabilidade do programa de tratamento e, em última análise, viola a disposição do paciente em seguir as recomendações do médico assistente. O paciente deve ser treinado aplicação correta medicamentos, bem como as regras básicas de autocontrole, incluindo o uso de medidores de pico de fluxo. Ao mesmo tempo, deve ser capaz de avaliar objetivamente o seu estado e, se necessário, tomar medidas para prestar assistência de emergência. O programa educativo deve também incluir a informação e a adopção de medidas para limitar os efeitos nocivos da ecologia do lar. Como, por exemplo, a redução ou exclusão do uso de produtos de limpeza domésticos que contenham cloro e outros produtos químicos nocivos.
Hoje em dia, manter a limpeza da nossa casa sem produtos químicos é uma realidade. Para limpar o apartamento, você pode usar lenços de limpeza feitos de ultramicrofibra. Esses lenços têm excelentes propriedades de limpeza, são duráveis e permitem reduzir o uso de produtos químicos em 85%. Os lenços de limpeza incluem um raspador felpudo, um raspador universal, um raspador e um raspador para óptica. Para limpar o apartamento, você também pode usar esfregões com bicos especiais para limpeza a seco e úmido, também feitos de ultramicrofibra. Para reduzir a liberação de cloro do água da torneira filtros devem ser usados. Por exemplo: Filtro de chuveiro Rainshaw, Vitalizadores.
3, Terapia broncodilatadora.
Como a obstrução brônquica é considerada um dos mecanismos centrais para a ocorrência da bronquite obstrutiva crônica, os medicamentos broncodilatadores (anticolinérgicos, beta-dois-agonistas, metilxantinas) são a terapia básica.
Para a broncodilatação, a Microidrina é um bom auxiliar - o antioxidante mais poderoso conhecido atualmente, neutraliza e neutraliza os radicais livres que se formam no corpo durante sua vida.
A microidrina é capaz de estruturar a água e os fluidos corporais. Reduz a tensão superficial da água, tornando-a biodisponível, o que contribui para a hidratação das células e tecidos, importante para aumentar função comum e saúde celular.
A microidrina é um estimulador universal e absolutamente seguro da produção de energia no corpo. Quando a microidrina é ingerida nas células, ocorre a síntese ativa de ATP - uma molécula que fornece energia para todos os processos bioquímicos que ocorrem nas células.
4, Terapia mucorreguladora.
A melhoria da depuração mucociliar é amplamente alcançada com um efeito direcionado nas secreções brônquicas com o uso de medicamentos mucorreguladores (ambroxol, N-acetilcisteína, bromexina).
Os medicamentos alternativos são:
Conjunto de ervas nº 3 (combinação três). Uma dose (1 comprimido) contém: carbonato de cálcio 110 mg. , coleção de ervas (casca de olmo, raiz pleural, folhas de verbasco, erva de tomilho, eriodictyon californiano) 425 mg. (Casca de olmo jovem - tem efeito adstringente, purificador do sangue, analgésico e antiinflamatório. Raiz pleural - agente expectorante, antiespasmódico, diaforético, antiinflamatório. Tomilho - efeito expectorante, anti-séptico, antiespasmódico, sedativo e diurético. Contém timol, que tem ação anti-séptica, desinfetante e bactericida. Verbasco - efeito analgésico, antiespasmódico, mucolítico e adstringente. Eriodiction Californiano - agente expectorante e antimicrobiano, alivia espasmos da musculatura lisa dos brônquios.).
Raiz de alcaçuz. Uma dose (1 comprimido) contém: Raiz de alcaçuz 490 mg. , carbonato de cálcio 55 mg. , celulose, maltodextrina, ácido esteárico, estearato de magnésio.
5, Terapia anti-infecciosa.
Na medicina oficial, durante as exacerbações, costuma-se prescrever antibióticos, com manifestação de sinais clínicos de intoxicação e elementos purulentos no escarro.
Como alternativa, você pode usar:
Alho (alho). Uma dose (1 cápsula) contém: óleo de alho 3 mg. , óleo de soja, gelatina, glicerina, água. Possui propriedades antibacterianas, antiinflamatórias, antioxidantes e antitumorais, reduz os níveis de colesterol no sangue, o risco de desenvolver doenças cardiovasculares, ajuda a fortalecer sistema imunológico e a saúde do corpo como um todo.
6, Tratamento da disbacteriose.
Durante os processos inflamatórios no corpo, desenvolve-se uma violação da proporção quantitativa e qualitativa da microflora do corpo, o que agrava ainda mais o processo da doença.
Coral Probiotic é um simbiótico que é uma combinação única de probióticos (Lactobacillus e Bifidobacterium longum) e prebióticos (inulina). Fornece proteção abrangente da microflora, tendo um efeito positivo na disbacteriose, intoxicação, violação da microflora após um curso de antibióticos.
7, Nutrição do corpo.
Para uma melhor recuperação do corpo, deve haver uma boa nutrição a nível celular.
Óleo de fígado de tubarão - fortalecimento do sistema imunológico, recuperação rápida de doenças anteriores, estresse.
Ativina - Contém: Extrato sementes de uva, brotos de soja, vitamina E, geleia real, alga vermelha dunaliella, muira puama, Eleutherococcus senticosus, cardo leiteiro, ginkgo biloba, extrato de chá verde, vitamina C, mistura de probióticos (lacto e bifidobactérias), minerais quelatados: zinco, germânio, manganês , molibdênio, cromo, cobre, selênio. Aumenta a resistência e acelera o processo de cura.
VitAloe é um excelente tônico geral para condições como imunidade enfraquecida, recuperação do corpo após doenças, infecções virais e bacterianas.
O ouro verde é um produto combinado natural. Tem efeito tônico em todos os sistemas do corpo, efeito imunoestimulante pronunciado e efeito antioxidante.
O cálcio Medzhik é o macronutriente mais importante do corpo humano, necessário para todos. É necessário no período de reabilitação após lesões, operações, doenças.
Táticas durante a remissão:
1, Manter o equilíbrio hídrico.
Uma das tarefas mais importantes para manter a saúde é manter o equilíbrio hídrico. É necessário beber água pura estruturada 30 ml. por kg. peso corporal por dia.
Mina de Coral - é uma composição mineral para limpeza e enriquecimento água potável micronutrientes essenciais prontamente disponíveis. Coral Mine elimina o excesso de acidez e restaura o equilíbrio ácido-base necessário ao corpo.
2, Programas de limpeza.
Conjunto de Ervas nº 7 - composto por alho, folhas de nogueira preta e folhas de cássia.
Folhas de nogueira preta - anti-helmínticas, antibacterianas, antiinflamatórias.
Também faz sentido realizar programas de limpeza mais profundos:
Lax - Max - liga e remove toxinas do corpo, restaura a microflora benéfica.
Colo-Vada Plus - desintoxicação do organismo, ação anti-helmíntica, antimicrobiana, fortalece o organismo e tem efeito antioxidante.